외두골판
External cephalic version| 외두골판 | |
|---|---|
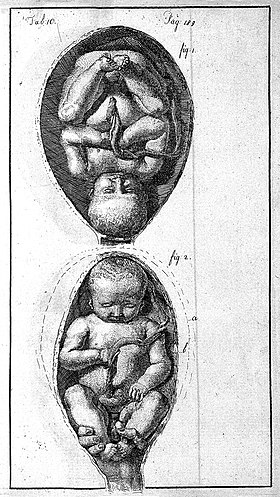 어린이가 머리를 먼저(상단) 발을 먼저(하단)[1] 발표 | |
| 전문 | 산과 |
| ICD-9-CM | 73.91 |
외부 두개 버전(ECV)은 때때로 역아를 엉덩이나 발에서 머리로 먼저 돌릴 수 있는 과정입니다.이는 [2][3]질 분만을 가능하게 하기 위해 한 명의 아기가 있는 임신에 대한 국가 지침에 의해 권장되는 수동 절차입니다.보통 임신 후기, 즉 [4]임신 36주 후, 가급적이면 [5]37주 후에 시행되며, 초기 [4]분만에서도 시행될 수 있습니다.
ECV는 싱글톤 브리치 [2][6]제시를 위한 질 후두 또는 제왕절개 분만과 관련된 위험을 피하기 위한 모드로 미국 산부인과 의사 대학(ACOG)과 왕립 산부인과 의사 대학(RCOG)에 의해 승인되었습니다.
ECV는 자궁 [7]경부를 통해 삽입된 손을 포함하는 "내부 두개 버전"과 대조될 수 있습니다.
의료용
임신 36주 후에 아기의 엉덩이 위치가 발견될 경우 ECV는 개입의 한 가지 옵션입니다.다른 옵션으로는 계획된 제왕절개 또는 계획된 질 [4]분만이 있습니다.
성공률
ECV는 산모의 첫째 아이인지 아닌지에 따라 평균 58%[3] 정도의 성공률을 보입니다.(초산모의 경우 40%, 이전에 [citation needed]아이를 낳은 여성의 경우 60%에 가깝습니다.
다양한 요인이 ECV의 성공률을 변경할 수 있습니다.시술자 경험, 모성 체중, 자궁 이완과 같은 산과 관련된 요인, 뚜렷한 태아 머리, 결합되지 않은 역기, 7-10cm 이상의 태반 및 양수 지수는 모두 높은 성공률과 연관될 수 있는 요인입니다.또한 ECV가 경막외 차단 [2][8]하에서 수행하는 것이 더 쉬워 보이지만, ECV 성공률에 대한 신경축 차단의 효과는 상충되어 왔습니다.
성공적인 ECV 후, 아기가 먼저 머리를 돌린 상태에서, 아기가 자발적으로 다시 [9]발뒤꿈치를 들 수 있는 확률은 5% 미만입니다.
반대 표시
ECV가 표시되지 않거나 손상을 일으킬 수 있는 상황도 있습니다.여기에는 최근의 산후 출혈, 태반 출혈, 비정상적인 태아 모니터링, 파열된 막, 다발성 임신, 임신 전, 양수 감소 및 자궁 또는 [9]아기의 기타 이상이 포함됩니다.
위험
모든 시술과 마찬가지로 대부분의 합병증은 출생 팀에 경험이 풍부한 전문가를 두면 크게 감소할 수 있습니다.충분한 양의 양수를 추정하기 위한 초음파와 시술 직후 태아를 모니터링하는 것도 [10]위험을 최소화하는 데 도움이 될 수 있습니다.
임상 실험에서 ECV 합병증의 증거는 제한적이지만, ECV는 출생 및 제왕절개에서 역아가 나타날 가능성을 줄입니다.2015년 코크란 리뷰는 "큰 관측 연구는 합병증이 드물다는 [9][11]것을 시사한다"고 결론지었습니다.
대표적인 위험으로는 탯줄 얽힘, 태반 파열, 조산, 막의 조기 파열(PROM) 및 심각한 모성 불편이 포함됩니다.전반적인 합병증 비율은 1979년 이후로 약 1~2% 사이였습니다.1970년과 1980년 사이에 다소 인기가 없었지만, 이 절차는 상대적으로 [12]안전하기 때문에 사용이 증가했습니다.
성공적인 ECV는 제왕절개의 비율을 상당히 감소시키지만, 여성은 자발적인 뇌하수체 표현(머리부터)을 가진 여성에 비해 여전히 기구 전달(통풍기 및 겸자 전달)[4][13] 및 제왕절개의 위험이 증가합니다.
기술.
이 절차는 한 명 또는 두 명의 의사가 수행하며 기구 전달 및 제왕절개를 수행할 응급 시설이 가까이에 있습니다.합병증이 [12]발생할 경우 혈액도 교차 매칭을 위해 채취됩니다.ECV를 실시하기 전에 복부 초음파를 실시하여 엉덩이 위치를 확인하고 산모의 혈압과 맥박을 측정합니다.심장 조영술([4][14]CTG)도 수행되어 아기의 심장을 모니터링합니다.
이 절차는 일반적으로 몇 분간 지속되며 CTG로 [6]간헐적으로 모니터링됩니다.마찰을 [12]줄이기 위해 복부에 초음파 젤을 씌운 상태에서, 의사의 손은 아기 주위의 엄마의 복부에 놓입니다.그런 다음, 확실한 압력을 가하여 아기를 골반 위로 이동시키고 엉덩이에서 옆으로 부드럽게 몇 걸음 돌리게 함으로써, 최종적인 조작은 머리를 먼저 [4][15]제시하게 됩니다.산모의 고통, 반복적인 실패 또는 태아의 모니터링 손상이 [12]발생할 경우 이 절차는 중단됩니다.
기간 전에 수행된 ECV는 기간 중 ECV에 비해 역기 발현 속도를 감소시킬 수 있지만, 조기 [16]분만의 위험을 증가시킬 수 있습니다.ECV에서 [17]용혈성 약물의 사용을 뒷받침하는 몇 가지 증거가 있습니다.주사를 통해 투여되는 토콜리제는 자궁 근육을 이완시키고 아기를 성공적으로 돌리게 할 가능성을 향상시킬 수 있습니다.이것은 엄마와 아기에게 안전한 것으로 여겨지지만, 엄마가 안면홍조와 빠른 [4]심박수를 경험하게 할 수 있습니다.니트로글리세린의 정맥 사용이 [18]제안되었습니다.
절차 후에 반복 CTG가 수행되고 반복 초음파를 통해 성공적인 [4]회전이 확인됩니다.이 첫 번째 시도가 실패할 경우 다른 날의 두 번째 시도를 [9]고려할 수 있습니다.
또한, 시술 후 Rh 질환을 예방하기 위해 모든 Rh 음성 임신부에게 Rh항체(Rh(D) 면역 글로불린)[4]의 근육 내 주입을 제공합니다.
역사
ECV는 아리스토텔레스 [12]시대인 기원전 384–322년부터 존재해 왔습니다.서기 100년경, 에페소스의 소라누스는 질 역아 출산의 합병증을 줄이기 위한 방법으로 ECV에 대한 지침을 포함했습니다. 17세기 프랑스 산부인과 의사인 프랑수아 모리스우는 ECV를 "프라이팬에서 [19]오믈렛을 돌리는 것보다 조금 더 어렵다"고 묘사했다고 주장했습니다.유스투스 하인리히 비간드는 1807년에 ECV에 대한 설명을 출판했고 프랑스에서 아돌프 피나르의 시연 이후 그 절차는 점점 더 받아들여졌습니다.1901년 영국 산부인과 의사 허버트 R. 스펜서, 역아 출산에 관한 그의 출판물에서 ECV를 옹호했습니다.1927년, 산부인과 의사 조지 프레드릭 지버드는 런던의 가이 병원 주변에서 9,000명의 연속 출생을 검토했습니다.그의 연구에 따라, 그는 ECV가 실패하고 반복될 필요가 있고 [19]마취가 필요하더라도 ECV를 추천했습니다.
ECV의 안전성은 오랜 논쟁거리입니다.베를린에서 개발된 프로토콜에 따라, ECV는 1980년대에 [12]미국에서 인기가 증가했습니다.그 절차는 점점 더 낮은 합병증의 위험과 전자 태아 모니터링의 일상적인 사용의 결과로서 안전성의 향상으로 점점 더 많이 고려되어 왔으며,[19] 말기에 가까워지고 마취를 토콜리스에 의해 대체할 때까지 기다리는 것이 최근 [6]부활했습니다.
레퍼런스
- ^ Burton, John (1751). "An essay towards a complete new system of midwifry, theoretical and practical. Together with the descriptions,causes and methods of removing, or relieving the disorderspeculiar to pregnant ... women, and new-born infants". J. Hodges. Retrieved 25 September 2018.
- ^ a b c Sharoni, L (March 2015). "Anesthesia and external cephalic version". Current Anesthesiology Reports. 5: 91–99. doi:10.1007/s40140-014-0095-0. S2CID 71800278.
- ^ a b Shanahan, Meaghan M.; Gray, Caron J. (2020), "External Cephalic Version", StatPearls, StatPearls Publishing, PMID 29494082, retrieved 14 April 2020
- ^ a b c d e f g h i "Breech baby at the end of pregnancy" (PDF). www.rcog.org. July 2017. Retrieved 23 September 2018.
- ^ Arnold, Kate C.; Flint, Caroline J. (2017). Obstetrics Essentials: A Question-Based Review. Oklahoma, USA: Springer. pp. 231–235. doi:10.1007/978-3-319-57675-6. ISBN 978-3-319-57674-9. S2CID 38547277.
- ^ a b c Ehrenberg-Buchner, Stacey (3 August 2018). "External Cephalic Version: Overview, Technique, Periprocedural Care". Medscape.
- ^ Neely, M. R. (May 1959). "Combined internal cephalic version". Ulster Medical Journal. 28 (1): 30–4. PMC 2384304. PMID 13669146.
- ^ Wight, William (2008). "18. External cephalic version". In Halpern, Stephen H.; Douglas, M. Joanne (eds.). Evidence-Based Obstetric Anesthesia. John Wiley & Sons. pp. 217–224. ISBN 9780727917348.
- ^ a b c d "External Cephalic Version and Reducing the Incidence of Breech Presentation" (PDF). www.rcog.org.uk. 2010. Retrieved 23 September 2018.
- ^ Kok, M.; Cnossen, J.; Gravendeel, L.; Van Der Post, J. A.; Mol, B. W. (January 2009). "Ultrasound factors to predict the outcome of external cephalic version: a meta-analysis". Ultrasound in Obstetrics and Gynecology. 33 (1): 76–84. doi:10.1002/uog.6277. ISSN 0960-7692. PMID 19115237. S2CID 12917755.
- ^ Hofmeyr, GJ; Kulier, R; West, HM (2015). "External cephalic version for breech presentation at term (Review)" (PDF). Cochrane.
- ^ a b c d e f Coco, Andrew S.; Silverman, Stephanie D. (1998-09-01). "External Cephalic Version". American Family Physician. 58 (3): 731–8, 742–4. ISSN 0002-838X. PMID 9750541.
- ^ de Hundt, M; Velzel, J; de Groot, CJ; Mol, BW; Kok, M (June 2014). "Mode of delivery after successful external cephalic version: a systematic review and meta-analysis". Obstetrics and Gynecology. 123 (6): 1327–34. doi:10.1097/aog.0000000000000295. PMID 24807332. S2CID 16394070.
- ^ "What Is External Cephalic Version?". WebMD. Retrieved 23 September 2018.
- ^ "37 weeks pregnant". www.nct.org.uk. Retrieved 23 September 2018.
- ^ Hutton, EK; Hofmeyr, GJ; Dowswell, T (29 July 2015). "External cephalic version for breech presentation before term". The Cochrane Database of Systematic Reviews. 2015 (7): CD000084. doi:10.1002/14651858.CD000084.pub3. PMC 9188447. PMID 26222245.
- ^ Cluver, C; Gyte, GM; Sinclair, M; Dowswell, T; Hofmeyr, GJ (9 February 2015). "Interventions for helping to turn term breech babies to head first presentation when using external cephalic version". The Cochrane Database of Systematic Reviews. 2 (2): CD000184. doi:10.1002/14651858.CD000184.pub4. hdl:10019.1/104301. PMID 25674710.
- ^ Hilton J, Allan B, Swaby C, et al. (September 2009). "Intravenous nitroglycerin for external cephalic version: a randomized controlled trial". Obstet Gynecol. 114 (3): 560–7. doi:10.1097/AOG.0b013e3181b05a19. PMID 19701035. S2CID 9757809.(설명 필요)
- ^ a b c Paul, Carolyn (22 March 2017). "The baby is for turning: external cephalic version". BJOG: An International Journal of Obstetrics & Gynaecology. 124 (5): 773. doi:10.1111/1471-0528.14238. ISSN 1470-0328. PMID 28328063.


