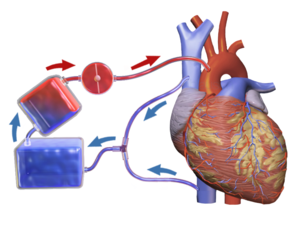
심폐 바이패스
Cardiopulmonary bypass| 심폐 바이패스 | |
|---|---|
 관상동맥 바이패스 수술의 심장-폐 기계(오른쪽 위). | |
| ICD-10-PCS | 12 |
| ICD-9-CM | 39.61 |
| 메쉬 | D002318 |
| OPS-301 코드 | 14 |
| 기타 코드 | 22570829 |
CPB(심폐 바이패스)는 수술 중 기계가 심장과 폐의 기능을 일시적으로 넘겨받아 혈액순환과 환자 몸의 산소함유량을 유지하는 기술이다.CPB 펌프 자체는 종종 심장-폐 기계 또는 "펌프"라고 불립니다.심폐 바이패스 펌프는 관류사에 의해 작동됩니다.CPB는 체외순환의 한 형태이다.체외막 산소화는 일반적으로 장기 치료를 위해 사용됩니다.
CPB는 심장과 폐를 우회하면서 혈액을 기계적으로 순환시키고 산소를 공급합니다.의사가 무혈 수술 분야에서 일하는 동안 다른 신체 기관과 조직에 대한 관류를 유지하기 위해 심장-폐 기계를 사용합니다.의사는 우심방, 대정맥, 대퇴정맥에 캐뉼라를 넣어 체내에서 혈액을 빼냅니다.정맥혈은 카뉴레에 의해 몸에서 제거되고, 기계 펌프에 의해 체내에 돌아오기 전에 여과, 냉각 또는 가열된다.산소화된 혈액을 되돌리는 데 사용되는 캐뉼라는 일반적으로 상승 대동맥에 삽입되지만 대퇴동맥, 액와동맥 또는 상완두동맥(특히)[1][2]에 삽입될 수 있습니다.
응고 방지를 위해 헤파린을 투여하고, 헤파린의 역효과를 위해 황산프로타민을 투여한다.시술 중에는 저체온증이 유지될 수 있으며, 체온은 보통 28°C에서 32°C(82.4–89.6°F)로 유지됩니다.혈액은 CPB 동안 냉각되어 체내로 돌아간다.냉각된 혈액은 신체의 기초 대사 속도를 늦추고 산소에 대한 수요를 감소시킨다.냉각된 혈액은 보통 점도가 높지만 바이패스 튜브를 프라이밍하기 위해 사용되는 결정성 용액은 혈액을 희석시킵니다.
사용하다
심폐우회술은 심장을 수반하는 수술에서 흔히 사용된다.이 기술은 수술팀이 환자의 혈액을 산소화하고 순환시켜 의사가 심장을 [1]수술할 수 있게 해준다.관상동맥 바이패스 이식술(CABG)과 같은 많은 수술에서는 뛰는 심장에 대한 수술의 어려움 때문에 심장이 정지(정지)된다.승모판 수리 또는 교체와 같이 심장 챔버를 열어야 하는 수술에서는 CPB를 사용하여 체계적으로 공기가 삼키는 것을 방지하고 의사가 볼 수 있도록 무혈 필드를 제공해야 합니다.이 기계는 혈액을 펌프질하고 산소기를 사용하여 적혈구가 산소를 흡수하도록 할 뿐만 아니라 이산화탄소 수치를 낮출 [3]수 있게 한다.이것은 각각 심장과 폐의 기능을 모방한다.
CPB는 관류(혈류)[1] 없이 최대 45분 동안 신체를 유지할 수 있는 상태인 전신 저체온증의 유도에 사용될 수 있다.만약 정상 체온에서 혈류가 멈추면, 보통 3~4분 후에 영구적인 뇌 손상이 발생하며, 곧 사망할 수도 있습니다.마찬가지로 CPB를 사용하여 저체온증이 [4]있는 사람을 다시 데울 수 있습니다.CPB를 다시 데우는 방법은 환자의 코어 온도가 16°[5]C 이상일 때 성공적입니다.
체외막산소화(ECMO)는 심장 및/또는 폐의 기능을 일시적으로 이어받기 위한 원심 펌프 및 산소 공급기를 포함하는 심장 폐 기계의 단순화된 버전입니다.ECMO는 심장 또는 폐 기능 장애가 있는 심장 수술 후 환자, 급성 폐 기능 부전, 대규모 폐 색전증, 감염으로 인한 폐 외상 및 심장 또는 폐 기능을 손상시키는 기타 다양한 문제에 유용합니다.ECMO는 심장 및/또는 폐가 회복되거나 회복될 수 있는 시간을 주지만 이는 일시적인 해결책일 뿐입니다.말기 질환, 암, 심각한 신경계 손상, 통제되지 않는 패혈증 및 기타 조건이 있는 환자는 [6]ECMO의 대상이 될 수 없습니다.
심폐 바이패스를 사용하는 수술 절차
- 관상동맥 바이패스 수술
- 심장판 수리 및/또는 교체(대동맥판, 승모판, 삼첨판, 펄스판)
- 대형중격결손(심방중격결손, 심실중격결손, 방실중격결손)의 복구
- 선천성 심장 결함의 복구 및/또는 완화(Fallot 4중학, 대혈관 전위)
- 이식(심장 이식, 폐 이식, 심장-폐 이식, 간 이식)
- 일부 대규모 동맥류(대동맥류, 뇌동맥류)의 복구
- 폐혈전내막절제술
- 폐혈전 절제술
- 고립된 사지 관류[7]
금기사항 및 특별한 고려사항
심폐 [8]바이패스에 절대 금기사항은 없습니다.단, 수술을 계획할 때 관리팀이 고려해야 할 몇 가지 요소가 있습니다.
헤파린유기혈소판감소증(HITT) 및 헤파린유기혈소판감소증 및 혈전증(HITT)은 헤파린의 투여와 관련된 잠재적으로 생명을 위협하는 질환이다.HIT 또는 HITT에서는 혈소판 활성화 및 혈전 형성을 일으키는 헤파린에 대한 항체가 형성된다.헤파린은 일반적으로 CPB에 사용되기 때문에 HIT와 HITT를 담당하는 항체를 가지고 있는 것으로 알려진 환자는 대체 형태의 항응고제가 필요하다.비발리루딘은 CPB가 [9]필요한 HIT 또는 HITT 환자에서 가장 많이 연구된 헤파린 대체제이다.
항트롬빈 III 결핍증 환자 등 소수의 환자만이 헤파린에 대한 내성을 보일 수 있다.이러한 환자의 경우, 환자는 적절한 [10]항응고를 달성하기 위해 헤파린, 신선한 냉동 혈장 또는 재조합 항트롬빈 III와 같은 다른 혈액제제가 필요할 수 있습니다.
지속성 좌측상대정맥(PLSVC)은 정상적인 발달 중에 좌측대정맥이 인볼루트하지 않는 흉계 변이이다.흉정맥계의 가장 일반적인 변종이며,[11] 인구의 약 0.3%에서 발생한다.이 이상은 수술 전 영상 검사에서 종종 발견되지만 수술 중 발견될 수도 있습니다.PLSVC는 적절한 정맥배출이나 역행성 심근경련의 전달을 어렵게 할 수 있다.CPB 중 PLSVC 관리는 PSLVC의 [1]크기 및 배수 현장 등의 요인에 따라 달라집니다.
리스크와 복잡성
| 문제 | 발생률 (1,000/1,000) | 죽느냐 사활용 부상률(%) |
|---|---|---|
| 프로타민 반응[1] | 1.3 | 10.5 |
| 혈전증[1] | 0.3–0.4 | 2.6–5.2 |
| 대동맥 박리[1] | 0.4–0.8 | 14.3–33.1 |
| 가스 색전증 | 0.2–1.3 | 0.2–8.7 |
| 대규모 전신 가스 색전증[1] | 0.03–0.07 | 50–52 |
| 캐뉼라 제거(대량 [1]출혈 유발) | 0.2–1.6 | 4.2–7.1 |
| 급성호흡곤란증후군[1] | – | – |
| 아리스미아스[1] | – | – |
| 모세관 누출 증후군[2] | – | – |
| 용혈[2] | – | – |
| 퍼퓨전 후 증후군('[2]펌프헤드' | – | – |
CPB는 양성이지 않으며 관련된 문제가 많이 있습니다.따라서 CPB는 심장 수술이 걸릴 수 있는 몇 시간 동안만 사용됩니다.CPB는 응고 캐스케이드를 활성화하고 염증 매개체를 자극하여 용혈과 응고 장애를 일으키는 것으로 알려져 있다.이 문제는 보완단백질이 막산소기에 [12]쌓이면서 악화된다.이러한 이유로 대부분의 산소 공급기는 최대 6시간 동안만 사용하라는 제조업체의 권장 사항이 포함되어 있지만 때로는 최대 10시간까지 사용되기도 하며 응고되어 작동을 멈추지 않도록 주의를 기울여야 합니다.이보다 더 오랜 기간 동안 체외막 산소화(ECMO)를 사용하여 최대 31일(대만의 경우 등) 동안 작동할 수 있으며, 그 후 환자는 심장이식을 [13]받았습니다.
CPB와 관련된 가장 일반적인 합병증은 항응고 [1]역전 중의 프로타민 반응이다.프로타민 반응에는 세 가지 유형이 있으며, 각각은 생명을 위협하는 저혈압(타입 I), 과민증(타입 II), 또는 폐고혈압(타입 III)[14][12]을 일으킬 수 있습니다.이전에 정관절제술을 받은 환자(프로타민은 정자에 포함되어 있음)나 당뇨병 환자(프로타민은 중성 프로타민 헤지돈(NPH) 인슐린 제제에 포함되어 있음)와 같이, 프로타민에 대한 사전 노출 환자는 교차 [12]민감성으로 인해 타입 II 프로타민 반응의 위험이 증가한다.프로타민은 효과가 빠른 약이기 때문에 가능한 [2]반응을 관찰하기 위해 일반적으로 천천히 투여된다.프로타민 반응을 관리하는 첫 번째 단계는 프로타민 주입을 즉시 중단하는 것이다.코르티코스테로이드는 모든 종류의 프로타민 반응에 사용된다.클로르페나민은 타입 II(아나필락시) 반응에 사용된다.타입 III 반응의 경우 헤파린이 적혈구화되어 환자는 [12]우회술을 다시 받아야 할 수 있습니다.
CPB는 즉각적인 인지 감소에 기여할 수 있다.심장-폐 혈액 순환 시스템과 연결 수술 자체는 혈구, 튜브, 플라크의 일부를 포함한 다양한 파편을 혈류로 방출합니다.예를 들어, 외과의사가 대동맥을 클램프하여 튜브에 연결하는 경우 혈류가 차단되고 작은 뇌졸중이 발생할 수 있습니다.정신적인 손상과 관련된 다른 심장 수술 요인으로는 저산소증, 높은 또는 낮은 체온, 혈압 이상, 불규칙한 심장 박동, 수술 [15]후 발열 등이 있을 수 있습니다.
구성 요소들
심폐 바이패스는 펌프와 산소 공급기의 두 가지 주요 기능 장치로 구성됩니다. 이 장치는 환자의 몸에서 상대적으로 산소가 부족한 혈액을 제거하고 일련의 튜브(호스)를 통해 산소가 풍부한 혈액으로 대체합니다.열교환기는 회로 내의 혈액을 가열 또는 냉각하여 체온을 조절하는 데 사용됩니다.회로 [1]내의 응고를 방지하기 위해 회로의 모든 구성 요소를 내부에 헤파린 또는 다른 항응고제로 코팅하는 것이 중요합니다.
튜빙
CPB 회로의 구성 요소는 실리콘 고무 또는 [16]PVC로 만들어진 일련의 튜브에 의해 상호 연결됩니다.
펌프스
원심 펌프
현재 많은 CPB 회로는 CPB 중 혈류 유지 및 제어를 위해 원심 펌프를 사용합니다.펌프 헤드의 회전속도(RPM)를 변경함으로써 원심력에 의해 혈류가 생성된다.이러한 유형의 펌핑 작용은 과도한 가압, 라인의 클램프 또는 꼬임을 방지하고 혈액제제의 손상(용혈 등)[17]을 덜 발생시키는 것으로 생각되기 때문에 많은 사람들에 의해 롤러 펌프의 작용보다 우수하다고 간주됩니다.
롤러 펌프
펌프 콘솔은 일반적으로 튜브를 "마사지"하는 여러 개의 회전 모터 구동 펌프로 구성됩니다.이 작용은 혈액을 튜브를 통해 부드럽게 밀어냅니다.이것은 일반적으로 롤러 펌프 또는 연동 펌프라고 불립니다.펌프는 원심 펌프보다 가격이 저렴하지만 라인이 클램프되거나 꼬일 경우 [17]과압될 수 있습니다.또한 심한 공기 색전증을 일으킬 가능성이 높으며 관류사의 [1]지속적이고 면밀한 감독이 필요합니다.
산소 공급기
산소 공급기는 주입된 혈액에 산소를 추가하고 정맥혈에서 이산화탄소의 일부를 제거하도록 설계되었다.심장 수술은 CPB에 의해 버블 산소 공급기를 사용하여 가능했지만, 막 산소 공급기는 1980년대부터 버블 산소 공급기를 대체했다.이것의 주된 이유는 막 산소 공급기가 기포 산소 공급기에 비해 일반적으로 환자에게 유해하다고 간주되고 혈액 [19]세포의 손상을 줄이는 가스 마이크로 색전이라고 불리는 훨씬 적은 마이크로 기포를 생성하는 경향이 있기 때문입니다.최근에는 중공사 산소공급기의 사용이 더욱 확산되고 있다.막산소기의 이러한 유도체는 공기-혈액 계면을 감소시키면서 동시에 적절한 가스 [17]교환을 제공함으로써 마이크로 색전증의 발생을 더욱 감소시킵니다.
최근에 인기를 얻고 있는 또 다른 유형의 산소 공급기는 헤파린으로 코팅된 혈액 산소 공급기로, 이는 CPB [citation needed]회로의 혈액 응고 경향을 감소시키고 전신 염증을 덜 발생시키는 것으로 여겨진다.
열교환기
저체온증은 CPB에서 대사 요구량(심장 요구량 포함)을 줄이기 위해 자주 사용되기 때문에 열 교환기는 회로 내의 혈액을 따뜻하게 하고 냉각하기 위해 구현됩니다.난방과 냉방은 온수욕 또는 얼음물욕을 통해 라인을 통과시킴으로써 이루어집니다.심근통 [1]라인에는 별도의 열교환기가 필요합니다.
카누레
수술의 종류에 따라 여러 개의 대마초를 환자의 몸에 여러 군데 꿰맨다.정맥 캐뉼라는 환자의 몸에서 산소가 고갈된 정맥혈을 제거한다.동맥 캐뉼라는 산소가 풍부한 혈액을 동맥 시스템에 주입한다.캐뉼라 크기 선택의 주요 결정 요인은 환자의 크기와 체중, 예상 유량 및 [1]캐뉼러 중인 혈관의 크기에 따라 결정됩니다.심근경련 캐뉼라는 심근경련 용액을 전달하여 심장의 고동을 멈추게 합니다.
일반적으로 사용되는 캐뉴레이션 사이트:
| 베누스 | 동맥 | 심근통 |
|---|---|---|
| 우심방 | 대동맥 근위부, 교차 클램프 원위부 | 대동맥 근위부, 교차 클램프 근위부 |
| 베나카바에 | 대퇴동맥 | 관상동맥정맥동(역류분만) |
| 대퇴정맥 | 액와동맥 | 관상동맥 오스티아 |
| 원위 대동맥 | 바이패스 이식편(CABG 중) | |
| 심장의 정점 |
심근통
심폐통은 CPB가 진행되는 동안 심장을 보호하기 위해 사용되는 액체 용액이다.이는 캐뉼러를 통해 관상동맥의 개구부(일반적으로 대동맥 뿌리를 통해) 및/또는 심장 정맥([17]관상정맥동을 통해)으로 전달됩니다.이러한 전달 방법은 각각 선행 등급 및 역행 등급이라고 합니다.심근통 용액은 심장을 정지(정지)시킴으로써 심장을 보호하고, 그에 따라 심장 대사 수요를 감소시킨다.여러 종류의 심근통 용액이 있지만 대부분은 심장의 빠른 나트륨 전류를 억제하여 활동 전위의 전도를 막습니다.다른 종류의 용액은 근구에 [3]대한 칼슘의 작용을 억제함으로써 작용한다.
기술.
수술 전 계획
CPB는 수술 전에 상당한 사전 고려가 필요하다.특히, 캐니언레이션, 냉각 및 심장 보호 전략은 외과의사, 마취과 의사, 관류사 및 간호 [17]직원 간에 조정되어야 합니다.
카뉴레이션 전략
캐뉴레이션 전략은 여러 수술별 세부사항 및 환자별 세부사항에 따라 달라집니다.전형적인 동맥 캐뉴레이션은 원위부 상승 대동맥 내에 단일 캐뉴레이션을 배치하는 것을 포함합니다.의 가장 간단한 형태는 우심방을 통과하여 하대정맥에 단일 캐뉼라(이단 캐뉼라로 알려져 있음)를 배치하는 것입니다.삼첨판 또는 승모판을 포함하는 수술과 같은 일부 수술에서는 두 개의 캐뉼라가 사용됩니다. 하나는 하부 대정맥을 통과하고 다른 하나는 상부 대정맥을 통과합니다.이것은 바이 카발 [3]캐뉴레이션으로 알려져 있다.
수술 중 기술
CPB 회로는 환자에게 연결하기 전에 유체와 동맥 라인/캐널러에서 모든 공기를 배출해야 합니다.회로는 결정성 용액으로 프라이밍되며 혈액제제 또한 첨가된다.카뉴레이션 전에(일반적으로 중앙 카뉴레이션을 사용할 때 심낭을 연 후), 활성화 응고 시간이 480초 [2]이상이 될 때까지 헤파린 또는 다른 항응고제를 투여한다.
동맥 캐뉴레이션 부위가 석회화 또는 기타 질병이 있는지 검사합니다.수술 전 이미징 또는 초음파 탐침을 사용하여 잠재적으로 대동맥 석회화가 제거되고 폐색 또는 뇌졸중을 일으킬 수 있는 것을 식별할 수 있습니다.일단 카뉴레이션 부위가 안전하다고 판단되면, 두 개의 동심원형의 포스스트링 봉합사가 원위부 상승 대동맥에 배치됩니다.메스로 절개하고 절개부위를 통해 동맥 캐뉼러를 통과시킨다.대동맥 [2]절개를 방지하기 위해 캐뉼러를 대동맥과 수직으로 통과시키는 것이 중요합니다.지혈대를 사용하여 캐뉼러 주위에 봉합된 후 캐뉼러에 [17]고정됩니다.이 시점에서 관류사는 CPB 회로의 동맥 라인을 전진시키고 의사는 환자에서 나오는 동맥 라인을 CPB 기계에서 나오는 동맥 라인에 연결합니다.두 개가 연결되어 있을 때 회로에 공기가 들어가지 않도록 주의해야 합니다. 그렇지 않으면 환자가 공기 색전증에 [3][2]걸릴 수 있습니다.동맥 캐닝의 다른 부위는 액와동맥, 상완두동맥 또는 대퇴동맥을 포함한다.
위치 차이 외에도 정맥 캐뉴레이션은 동맥 캐뉴레이션과 유사하게 수행됩니다.정맥계의 석회화는 드물기 때문에 캐뉴레이션 부위에서 석회화를 위해 초음파를 검사하거나 사용할 필요가 없다.또한 정맥 시스템은 동맥 시스템보다 훨씬 낮은 압력을 받기 때문에 캐뉼라를 [2]제자리에 고정하는 데 필요한 봉합은 1개뿐입니다.1개의 캐뉴레만을 사용하는 경우(이중단 캐뉴레), 우심방 부속지를 통과하여 삼첨판을 통과하여 하대정맥으로 [3]들어간다.2개의 캐뉼라가 필요한 경우(단기 캐뉼러), 첫 번째 캐뉼러는 일반적으로 상위 대정맥을 통과하고 두 번째 캐뉼러는 하위 대정맥을 [3]통과합니다.대퇴정맥은 일부 환자에게도 삽입될 수 있습니다.
수술을 위해 심장이 멈추어야 하는 경우에는 심근경련 캐뉼러도 필요합니다.수술과 의사 취향에 따라 심근경련통(심장의 동맥을 통해 전방으로 흐르는), 역행성 심근경련통(심장의 정맥을 통해 역류하는) 또는 두 가지 유형을 모두 사용할 수 있습니다.심근경련 전 심근경련의 경우 동맥 캐뉴레이션 부위(심장과 동맥 캐뉴레이션 부위 사이)에 가까운 대동맥에 작은 절개를 하고 이를 통해 심근경련을 관상동맥에 전달한다.역행성 심근경련의 경우 우심실을 통해 심장 뒷면(등)에 절개합니다.캐뉼라는 이 절개부에 놓이고, 삼첨판을 통과하여 [17][3]관상정맥동으로 들어갑니다.심근경련 라인은 CPB 기계에 연결됩니다.
이 시점에서 환자는 우회술을 시작할 준비가 되었습니다.정맥 캐뉼라에서 나온 혈액은 중력에 의해 CPB 기계로 들어가 산소와 냉각된 후 동맥 캐뉼라를 통해 체내에 돌아갑니다.심폐통은 이제 심장을 멈추기 위해 투여될 수 있고, 동맥혈이 심장으로 역류하는 것을 막기 위해 동맥 캐뉼라와 심폐통 캐뉼라 사이의 대동맥을 가로질러 교차 클램프를 배치한다.
환자가 바이패스 지지대에서 벗어날 준비가 되면 교차 클램프와 캐뉼라를 제거하고 헤파린의 항응고 효과를 되돌리기 위해 프로타민 황산염을 투여합니다.
역사
오스트리아-독일의 생리학자 막시밀리안 폰 프레이는 1885년 [20]라이프치히 대학의 칼 루드비히 생리학 연구소에서 심장-폐 기계의 초기 원형을 만들었습니다.그러나 1916년 혈액응고를 막는 헤파린이 발견되기 전에는 이런 기계가 불가능했다.소련의 과학자 세르게이 브루코넨코는 1926년 송곳니를 이용한 실험에 사용된 전신 관류를 위한 심장-폐 기계를 개발했다.버밍엄 대학의 과학자 팀(화학 엔지니어 에릭 찰스 포함)은 이 기술의 선구자 [21][22]중 한 명이었다.
클래런스 데니스 박사는 1951년 4월 5일 미네소타 대학 메디컬 센터의 팀을 이끌었는데, 심장 및 폐의 기능 모두를 일시적으로 기계적으로 이식하는 개방 심장 절제술을 포함한 최초의 인간 수술을 수행했다.그 환자는 예상치 못한 복합성 선천성 심장 결함으로 살아남지 못했다.그 팀의 한 멤버는 닥터였다.러셀 M. 넬슨은 나중에 예수 그리스도 후기성도 교회의 총재가 되었고 [23]유타 주에서 첫 심장 수술을 집도했다.
좌심실 기능의 첫 번째 기계적 지원은 1952년 7월 3일 포레스트 듀이 도드릴에 의해 제너럴 모터스와 공동으로 개발된 기계인 도드릴-GMR을 사용하여 수행되었다. 이 기계는 나중에 우심실 [24]기능을 지원하기 위해 사용되었다.
심장 폐 기계를 이용한 인간에 대한 첫 번째 열린 심장 시술은 존 기번과 프랭크 F에 의해 수행되었다.1953년 5월 6일 필라델피아에 있는 토마스 제퍼슨 대학 병원에서 올브리튼 주니어.[25]18세 여성의 [26]심방중격 결손상을 치료했어요.깁본의 기계는 [27]1950년대 중반 미네소타 주 로체스터의 메이요 클리닉에서 존 W. 커클린이 이끄는 외과 팀에 의해 더욱 신뢰할 수 있는 기구로 개발되었다.
산소 공급기는 17세기에 로버트 후크에 의해 처음 개념화되었고 19세기에 프랑스와 독일의 실험 생리학자들에 의해 실용적인 체외 산소 공급기로 개발되었습니다.기포 산소 공급기는 혈액과 산소 사이에 장애물이 없으며, 이를 '직접' 산소 공급기라고 합니다.막 산소 공급기는 혈액과 산소 사이에 가스 투과성 막을 도입하여 직접 접촉하는 산소 공급기의 혈액 외상을 감소시킵니다.1960년대 이후 많은 작업은 막 장벽의 가스 교환 핸디캡을 극복하는 데 초점을 맞췄고, 결국 심장 [28]박막에서 직접 접촉하는 산소 공급기를 대체하는 고성능 미세 구멍 중공 산소 공급기의 개발로 이어졌다.
1983년 Ken Litzie는 회로와 부품의 복잡성을 [29]줄여주는 폐쇄형 응급 심장 바이패스 시스템을 특허 취득했습니다.이 장치는 비수술 [30]환경에서 빠르게 전개될 수 있기 때문에 심장마비 후 환자의 생존율을 향상시켰습니다.
레퍼런스
- ^ a b c d e f g h i j k l m n o p Cardiac surgery in the adult. Cohn, Lawrence H., 1937-2016 (Fifth ed.). New York. 2017-08-28. ISBN 978-0-07-184487-1. OCLC 930496902.
{{cite book}}: CS1 유지보수: 기타 (링크) - ^ a b c d e f g h i Kirklin/Barratt-Boyes cardiac surgery : morphology, diagnostic criteria, natural history, techniques, results, and indications. Kouchoukos, Nicholas T., Kirklin, John W. (John Webster). (4th ed.). Philadelphia: Elsevier/Saunders. 2013. ISBN 978-1-4557-4605-7. OCLC 812289395.
{{cite book}}: CS1 유지보수: 기타 (링크) - ^ a b c d e f g Youssef, Samuel J.; Williams, Jason A. (2013). TSRA Primer of Cardiothoracic Surgery. Chicago, IL: TSRA/TSDA. ISBN 978-0-9894023-0-9.
- ^ McCullough, L.; Arora, S. (Dec 2004). "Diagnosis and treatment of hypothermia". Am Fam Physician. 70 (12): 2325–32. PMID 15617296.
- ^ Lich, Bryan; Brown, Mark (2004). The Manual of Clinical Perfusion (2nd ed.). Fort Myers, Florida: PERFUSION.COM, INC. p. 117. ISBN 978-0-9753396-0-2.
- ^ Lich, Bryan (2004). Manual of Clinical Pefusion (2nd ed.). Fort Myers, Florida: perfusion.com. p. 141. ISBN 978-0-9753396-0-2.
- ^ Lich, Bryan (2004). The Manual of Clinical Perfusion (2nd ed.). Fort Myers, Florida: Perfusion.com. p. 117. ISBN 978-0-9753396-0-2.
- ^ Ismail, Abdelhadi; Miskolczi, Szabolcs Y. (2019), "Cardiopulmonary Bypass", StatPearls, StatPearls Publishing, PMID 29489210, retrieved 2020-01-21
- ^ Shore-Lesserson, Linda; Baker, Robert A.; Ferraris, Victor A.; Greilich, Philip E.; Fitzgerald, David; Roman, Philip; Hammon, John W. (February 2018). "The Society of Thoracic Surgeons, The Society of Cardiovascular Anesthesiologists, and The American Society of ExtraCorporeal Technology: Clinical Practice Guidelines-Anticoagulation During Cardiopulmonary Bypass". The Annals of Thoracic Surgery. 105 (2): 650–662. doi:10.1016/j.athoracsur.2017.09.061. ISSN 1552-6259. PMID 29362176.
- ^ Finley, Alan; Greenberg, Charles (June 2013). "Heparin Sensitivity and Resistance: Management During Cardiopulmonary Bypass". Anesthesia & Analgesia. 116 (6): 1210–1222. doi:10.1213/ANE.0b013e31827e4e62. ISSN 0003-2999. PMID 23408671. S2CID 22500786.
- ^ Berg, C.; Knüppel, M.; Geipel, A.; Kohl, T.; Krapp, M.; Knöpfle, G.; Germer, U.; Hansmann, M.; Gembruch, U. (March 2006). "Prenatal diagnosis of persistent left superior vena cava and its associated congenital anomalies". Ultrasound in Obstetrics & Gynecology. 27 (3): 274–280. doi:10.1002/uog.2704. ISSN 0960-7692. PMID 16456841. S2CID 26364072.
- ^ a b c d Lapar, Damien J. (2016). Tsra review of cardiothoracic surgery. [Place of publication not identified]: Createspace. ISBN 978-1-5232-1716-8. OCLC 953497320.
- ^ 남자는 심장 없이 16일 동안 생존한다.2008년 4월 3일
- ^ Nybo, Mads; Madsen, Jonna Skov (2008). "Serious Anaphylactic Reactions due to Protamine Sulfate: A Systematic Literature Review". Basic & Clinical Pharmacology & Toxicology. 103 (2): 192–196. doi:10.1111/j.1742-7843.2008.00274.x. ISSN 1742-7843. PMID 18816305.
- ^ Stutz, Bruce "호박: 심장 박동 기계는 어두운 면이 있나요?Scientific American, 2009년 1월 9일
- ^ Davies, Huw. "Cardiopulmonary bypass machine - CPB". www.ebme.co.uk. Retrieved 2019-11-21.
- ^ a b c d e f g Mokadam, Nahush A., author, editor. Cardiopulmonary bypass : a primer. OCLC 922073684.
{{cite book}}:last=범용명(도움말)이 있습니다.CS1 유지: 여러 이름: 작성자 목록(링크) - ^ Pearson, D.T.; Holden M; Poslad S; Murray A; Waterhouse P. (1984). "A clinical comparison of the gas transfer characteristics and gaseous microemboli production of one membrane and five bubble oxygenators: gas transfer characteristics and gaseous microemboli production". Perfusion. 1 (1): 15–26. doi:10.1177/026765918600100103. S2CID 71419747.
- ^ Pearson, D.T.; Holden M; Poslad S; Murray A; Waterhouse P. (1984). "A clinical comparison of the gas transfer characteristics and gaseous microemboli production of one membrane and five bubble oxygenators: haemocompatibility". Perfusion. 1 (1): 81–98. doi:10.1177/026765918600100103. S2CID 71419747.
- ^ Zimmer, Heinz-Gerd (September 2003). "The heart-lung machine was invented twice--the first time by Max von Frey". Clinical Cardiology. 26 (9): 443–5. doi:10.1002/clc.4960260914. ISSN 0160-9289. PMC 6654655. PMID 14524605.
- ^ Dennis C; Spreng DS; Nelson GE; et al. (October 1951). "Development of a Pump-oxygenator to Replace the Heart and Lungs: An Apparatus Applicable to Human Patients and Application to One Case". Ann. Surg. 134 (4): 709–21. doi:10.1097/00000658-195110000-00017. PMC 1802968. PMID 14878382.
- ^ Corporation, Bonnier (1 February 1951). Popular Science. Bonnier Corporation. p. 4. Retrieved 4 April 2018 – via Internet Archive.
- ^ "U of U Health - Celebrating 60 Years of Cardiac Surgery in Utah With Russell M. Nelson, M.D." utah.edu. Archived from the original on 17 January 2018. Retrieved 4 April 2018.
- ^ Norton, Jeffrey (2008). Surgery: Basic science and clinical evidence. NY: springer. pp. 1473. ISBN 978-0-387-30800-5.
- ^ Hedlund, Kelly D. [1] 프랭크 F.에 대한 헌사.올브리튼 주니어Gibbon Heart-Lung 기계로 열린 심장 수술 초기에 좌심실 환기의 기원.텍사스 심장 연구소 저널, 텍사스.Heart Inst.J. 2001; 28(4): 292~296.2001년 여름.2019년 5월 18일 취득.
- ^ Cohn LH (May 2003). "Fifty years of open-heart surgery". Circulation. 107 (17): 2168–70. doi:10.1161/01.CIR.0000071746.50876.E2. PMID 12732590.
- ^ "존 커클린 심장외과 개척자 86세에 사망"(2004년 4월 23일) 버밍엄 앨라배마 대학.보도 자료
- ^ Lim M (2006). "The history of extracorporeal oxygenators". Anaesthesia. 61 (10): 984–95. doi:10.1111/j.1365-2044.2006.04781.x. PMID 16978315. S2CID 24970815.
- ^ "US Patent for Emergency bypass system Patent (Patent # 4,540,399 issued September 10, 1985) - Justia Patents Search". patents.justia.com. Retrieved 2019-09-28.
- ^ Reichman, Robert (1990). "Improved Patient Survival Using a Cardiopulmonary Support System After Cardiac Arrest". Annals of Thoracic Surgery. 49 (1): 101–105. doi:10.1016/0003-4975(90)90363-B. PMID 2297254.
외부 링크
- 증거 기반 관류 국제 컨소시엄
- CircuitSurfers: 심폐 바이패스에 대한 관류 블로그
- Hessel EA, Edmunds LH (2003). "Extracorporeal Circulation: Perfusion Systems". In Cohn LH, Edmunds LH (eds.). Cardiac Surgery in the Adult. New York: McGraw-Hill. pp. 317–38. Archived from the original on 2006-12-10. Retrieved 2006-12-09.
- 흉부외과 멀티미디어 매뉴얼.심폐 바이패스 채취입니다
- 과학 분야 프로파일: Clarence Dennis Papers Selected Clarence Dennis는 심폐 바이패스 수술의 첫 시도로 인정받았습니다.