허혈성대장염
Ischemic colitis| 허혈성대장염 | |
|---|---|
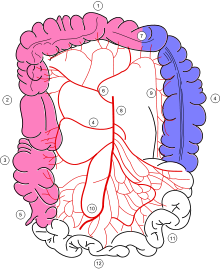
 | |
| 82세 여성 횡대장의 허혈성대장염 | |
| 전문 | 위내과 |
허혈성대장염(허혈성대장염이라고도 한다)은 대장의 염증과 부상이 혈액공급이 원활하지 않아 발생하는 질환이다. 허혈성대장염은 일반 인구에서는 드물지만 노인에게 빈도가 높아 발병하며 장 허혈의 가장 흔한 형태다.[1][2][3] 혈류량 감소의 원인으로는 전신 순환의 변화(예: 저혈압)나 혈관의 수축이나 혈전 등의 국소적 요인이 포함될 수 있다. 대부분의 경우 구체적인 원인을 파악할 수 없다.[4]
허혈성 대장염은 대개 임상 설정, 신체 검사 및 실험실 검사 결과에 근거하여 의심된다. 내시경 검사 또는 가시광선 분광 카테터의 S자형 또는 내시경 배치를 통해 진단을 확인할 수 있다(진단 참조). 허혈성 대장염은 광범위한 중증도에 걸쳐질 수 있다; 대부분의 환자들은 지지적으로 치료를 받고 완전히 회복되는 반면, 매우 심각한 허혈증을 가진 소수는 패혈증이 발병하고 때로는 치명적으로,[5] 때로는 치명적으로, 질병에 걸릴 수 있다.[6]
경증에서 중간 정도의 허혈성 대장염을 앓고 있는 환자들은 대개 증상이 해소될 때까지 IV액, 진통, 장 휴식(입으로 음식이나 물을 먹지 않음)으로 치료를 받는다. 패혈증이나 장내 괴저, 장 천공 등의 합병증이 생기는 중증 허혈증 환자는 수술이나 중환자실 등 보다 적극적인 개입이 필요할 수 있다. 대부분의 환자들은 완치된다; 때때로 심한 허혈 후에, 환자들은 엄격한[7] 혹은 만성 대장염과 같은 장기 합병증에 걸릴 수 있다.[8]
징후 및 증상
허혈성대장염의 세 가지 진행 단계가 설명되었다.[9][10]
- 우선 심한 복통과 피투성이 변의 통로가 주된 증상인 과민성 단계가 발생한다. 많은 환자들이 이 단계를 넘어서 나아지고 진행되지 않는다.
- 허혈이 계속되면 마비 국면이 뒤따를 수 있다; 이 국면에서는 복통이 더 널리 퍼지고, 배가 감촉에 더 부드러워지며, 장의 운동성이 감소하여 복부 팽만감, 더 이상 피투성이의 변이 없고, 시험시 장음이 없어진다.
- 마지막으로 손상된 대장 라이닝을 통해 액체가 새기 시작하면서 충격 단계가 발생할 수 있다. 이것은 탈수, 저혈압, 빠른 심박수와 혼동을 동반한 충격과 대사산증을 초래할 수 있다. 이 단계로 나아가는 환자들은 종종 위독한 상태여서 집중적인 치료가 필요하다.
허혈성대장염의 증상은 허혈의 중증도에 따라 다르다. 허혈성대장염의 가장 흔한 초기 증상은 복통(흔히 왼쪽 편)이며, 경증에서 중간 정도의 직장 출혈이 있다.[11] 73명의 환자 중 발견의 민감도는 다음과 같았다.[12]
신체검사[12]
- 복통(77%)
- 복부 부드러움(21%)
원인들
허혈성 대장염은 흔히 근본 원인에 따라 분류된다. 비포함성 허혈은 저혈압이나 대장에 먹이를 주는 혈관의 수축 때문에 발생한다; 황폐 허혈은 혈전이나 다른 막힘으로 인해 대장으로 가는 혈류가 끊겼다는 것을 나타낸다.[citation needed]
비독점적 허혈
혈류역학적으로 불안정한 환자(즉, 쇼크)에서는 중수 관류가 손상될 수 있다. 이 상태는 일반적으로 무증상이며, 보통 전신 염증 반응을 통해서만 나타난다.[citation needed]
오클라호마성 허혈증
대부분 혈전증의 결과지 일반적으로 색전증은 심방세동, 혈전질환, 심근경색 또는 심근병증에 의해 발생한다.[citation needed]
또한 허혈성대장염은 하중장동맥의 기원이 대동맥 이식에 의해 가려질 때 복부 대동맥류 수리의 잘 알려진 합병증이다.[13][14] 1991년 2137명의 환자에 대한 리뷰에서 실수로 열등중동맥관 결찰이 허혈성대장염의 가장 흔한 원인(74%)이었다.[15] 따라서 적절한 담보가 없는 환자들은 내림과 S자형 결장의 허혈에 걸릴 위험이 있다. 수술 후 피비린내 나는 설사와 백혈구 증상은 본질적으로 허혈성 대장염의 진단이다. 하등중간동맥(IMA)을 이식해야 할 수 있는 대상을 세심하게 선택하고 수술 전 수술 절차 정보를 수술 치료 중 기압적 평가로 완성하면 합병증을 예방할 수 있다.[16]
병리학
대장혈액공급
대장은 상중동맥과 하중간동맥으로부터 모두 혈액을 받는다. 이 두 개의 주요 동맥에서 나오는 혈액공급이 겹치며, 대장의 한계동맥을 통한 풍부한 부수순환이 이루어진다. 그러나 이러한 동맥 각각이 공급하는 영역 경계에는 비장 굴곡부, 직사각형 접합부 등 약점, 즉 "분해된" 영역이 있다. 이러한 유역 지역은 혈관 충돌량이 가장 적기 때문에 혈류가 감소할 때 허혈에 가장 취약하다.[citation needed]
직장은 하중장동맥과 내부 장골동맥에서 모두 혈액을 공급받는다. 직장은 이러한 이중혈액 공급으로 인해 결장 허혈에 의해 거의 관여하지 않는다.[citation needed]
허혈의 발달
정상 조건에서 대장은 전체 심장 출력의 10%에서 35%를 받는다.[17][18] 결장으로 가는 혈류가 약 50% 이상 떨어지면 허혈이 발생한다. 대장에 영양을 공급하는 동맥은 혈관수축기에 매우 민감하다; 아마도 이것은 스트레스를 받을 때 장과 심장과 뇌에서 피를 분리하기 위한 진화적 적응이다.[19] 그 결과, 저혈압 기간 동안, 대장에 먹이를 주는 동맥들이 강하게 단속된다; 유사한 과정은 에르고타민, 코카인, 또는 바소프레스터와 같은 혈관 수축 약물에서 발생할 수 있다. 이 혈관수축은 비포장성 허혈성 대장염을 유발할 수 있다.[citation needed]
병리학적 소견
다양한 병리학적 소견은 허혈성 대장염에서 나타나는데, 이는 임상 중증도의 스펙트럼에 해당한다. 가장 가벼운 형태에서는 점막과 자궁하출혈, 부종이 나타나며, 가벼운 괴사 또는 궤양일 가능성이 있다.[4] 더 심한 허혈이 있을수록 염증성 장질환을 닮은 병리학적 사진(즉, 만성 궤양, 암호종기, 가성종기)을 볼 수 있다.[20] 가장 심한 경우 천공을 동반한 투과성 경색이 나타날 수 있으며, 회복 후 근육질 프로프리아는 섬유 조직으로 대체되어 엄격해질 수 있다.[4] 정상 혈류 회복 후, 레퍼시퓨전 손상이 대장 손상의 원인이 될 수도 있다.[21]
진단
허혈성대장염은 복통 및 직장 출혈의 다른 많은 원인(예: 감염, 염증성 장질환, 게실증 또는 대장암)과 구별되어야 한다. 흔히 스스로 해결되는 허혈성대장염과 소장의 급성중간허혈증인 생명을 더 즉각적으로 위협하는 상태를 구분하는 것도 중요하다.[citation needed]
대장으로의 산소 공급의 충분성을 시험하는 장치들이 있다. 2004년 미국 FDA가 승인한 첫 장치는 가시광선 분광법을 이용해 모세혈관 산소 농도를 분석한다. 대장 산소 농도가 지속 가능한 수준 이하로 떨어져 실시간 수리가 가능할 때 검출된 대동맥류 치료 중 사용. 여러 연구에서 특이성은 급성 대장 허혈의 경우 90% 이상, 만성 중수 허혈의 경우 83%로 민감도가 71~92%로 나타났다. 그러나 이 장치는 내시경 검사를 사용하여 배치해야 한다.[22][23][24]
진단 테스트
최근 광학검사가 있지만 내시경 검사가 필요하다(진단 참조). 허혈성 대장염에 대한 구체적인 혈액 검사는 없다. 73명의 환자 중 검사의 민감도는 다음과 같았다.[12]
- 백혈구 수치는 20명의 환자에서 15,000/mm3 이상(27%)이었다.
- 혈청 중탄산염 수치는 26명의 환자에서 24mmol/L 미만이었다(36%)
일반 X선은 보통이거나 특정되지 않은 소견을 보이는 경우가 많다.[25] 일련의 73명의 환자에서 53%의 대장 팽창을 보이는 평복부 방사선 촬영(56%)이나 3%의 [12]폐렴구경을 보였다.
CT스캔은 복통과 직장출혈의 평가에 자주 사용되며 허혈성대장염의 진단, 합병증 줍기, 대체진단을 제안할 수 있다.[26][27][28]
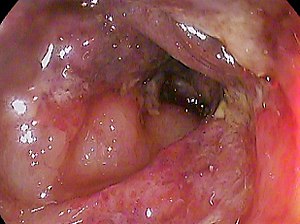
대장내시경이나 유연한 s자형경을 통한 내시경평가는 진단이 불분명할 경우 선택하는 절차다. 허혈성 대장염은 독특한 내시경적 외관을 가지고 있다. 내시경 검사 또한 감염이나 염증성 장 질환과 같은 대체 진단을 용이하게 할 수 있다. 생체검사는 내시경 검사를 통해 더 많은 정보를 제공할 수 있다. 내시경의 5mm 채널을 통해 배치된 카테터를 사용하여 수행하는 가시광선 분광법은 진단이다(진단 참조).[citation needed]
치료
허혈성대장염은 가장 심한 경우를 제외하고는 보조적으로 치료한다. 체외수정은 탈수증을 치료하기 위해 투여하고, 증상이 해소될 때까지 배변 휴식(식사, 마실 것 없음)에 둔다. 가능하다면 심장 기능과 산소 공급을 최적화하여 허혈성 장으로 산소 공급을 개선해야 한다. Ileus가 있는 경우 neogastric tube를 삽입할 수 있다.[citation needed]
항생제는 때때로 중간에서 심각한 경우에 주어진다; 항생제가 생존을 증가시키고 박테리아가 손상된 결장 내막을 가로질러 혈류로 가는 것을 막을 수 있다는 최근의 동물 데이터가 더 있지만,[29] 1950년대까지 이 시행일을 뒷받침하는 자료는, 항생제가 생존을 증가시키고 있다.[30][31][32] 허혈성대장염에 대한 예방적 항생제 사용은 인간에게 전향적으로 평가되지 않았지만, 많은 당국이 동물 데이터를 근거로 항생제 사용을 권고하고 있다.[33]
지지적으로 치료받는 환자들은 주의 깊게 관찰된다. 만약 그들이 백혈구 수치가 높거나, 열이 나고, 복통이 심해지거나, 출혈이 증가하거나, 증상이 악화된다면, 그들은 외과적인 개입을 필요로 할 것이다; 이것은 대개 개복술과 장 절제술로 구성되어 있다.[citation needed]
예후
허혈성대장염 환자는 허혈의 정도에 따라 예후가 달라지지만 대부분 완치된다. 기존 말초혈관질환이나 상승(오른쪽) 결장의 허혈이 있는 환자는 합병증이나 사망 위험이 높아질 수 있다.[citation needed]
대부분의 경우로 구성된 비강낭 허혈성 대장염은 사망률 [34]약 6%와 관련이 있다. 그러나 대장 허혈의 결과로 괴저가 생기는 소수의 환자들은 수술적 치료로 사망률이 50-75%에 이르며, 수술적 개입 없이 사망률이 거의 100%에 달한다.[35]
장기 합병증
급성 허혈성 대장염 환자의 약 20%는 만성 허혈성 대장염으로 알려진 장기 합병증을 일으킬 수 있다.[8] 증상으로는 재발성 감염, 유혈 설사, 체중 감소, 만성 복통 등이 있을 수 있다. 만성 허혈성 대장염은 만성질환이 있는 장 부위를 수술로 제거해 치료하는 경우가 많다.[citation needed]
결장강제란 허혈성 손상의 결과로 형성되어 결장의 발광을 좁히는 흉터 조직의 띠를 말한다. 엄격함은 종종 관찰적으로 다루어진다; 그들은 12개월에서 24개월에 걸쳐 자연적으로 치유될 수 있다. 내시경적 팽창과 스텐팅도 채용되었지만,[36] 엄격함에 따라 장폐쇄가 발병하면 외과적 절제술은 일반적인 치료법이다.[37][38]
역학
경미한 허혈성 허혈성 대장염의 정확한 발병률은 추정하기 어렵다. 허혈성 대장염은 2000년 입원 시 약 1명을 담당하며, 100명 중 1명꼴로 내시경 검사에서 볼 수 있다.[4] 남녀가 똑같이 영향을 받고 허혈성대장염은 노인성 질환으로, 발병 건수의 90% 이상이 60세 이상에서 발생한다.[4]
참조
- ^ Higgins P, Davis K, Laine L (2004). "Systematic review: the epidemiology of ischaemic colitis" (PDF). Aliment Pharmacol Ther. 19 (7): 729–38. doi:10.1111/j.1365-2036.2004.01903.x. hdl:2027.42/74164. PMID 15043513. S2CID 9575677.
- ^ Brandt LJ, Boley SJ (2000). "AGA technical review on intestinal ischemia. American Gastrointestinal Association". Gastroenterology. 118 (5): 954–68. doi:10.1016/S0016-5085(00)70183-1. PMID 10784596.
- ^ 미국 Gastroenterological 협회(2000년)."미국 Gastroenterological 협회 의료 입장 Statement:장내 허혈에 대한 가이드 라인을".위장 병학. 118(5):951–3. doi:10.1016(00)70182-X.PMID 10784595.http://www.guideline.gov/summary/summary.aspx?ss=15&doc_id=3069&nbr=2295는 승객을 머신에 2007-09-27 Archived.
- ^ a b c d e 펠드먼: Sleisenger & Fordtran의 위장관과 간질환, 2002년 7월 7일자 Sunders, 페이지 2332.
- ^ Medina C, Vilaseca J, Videla S, Fabra R, Armengol-Miro J, Malagelada J (2004). "Outcome of patients with ischemic colitis: review of fifty-three cases". Dis Colon Rectum. 47 (2): 180–4. doi:10.1007/s10350-003-0033-6. PMID 15043287. S2CID 24204840.
- ^ "Brighton marathon runner died from bowel failure". The Guardian newspaper. Press Association. 28 August 2013. Retrieved 29 August 2013.
- ^ Simi M, Pietroletti R, Navarra L, Leardi S (1995). "Bowel stricture due to ischemic colitis: report of three cases requiring surgEsophageal dilatationery". Hepatogastroenterology. 42 (3): 279–81. PMID 7590579.
- ^ a b Cappell M (1998). "Intestinal (mesenteric) vasculopathy. II. Ischemic colitis and chronic mesenteric ischemia". Gastroenterol Clin North Am. 27 (4): 827–60, vi. doi:10.1016/S0889-8553(05)70034-0. PMID 9890115.
- ^ Boley SJ, Brandt LJ, Veith FJ (April 1978). "Ischemic disorders of the intestines". Curr Probl Surg. 15 (4): 1–85. doi:10.1016/S0011-3840(78)80018-5. PMID 365467.
- ^ Hunter G, Guernsey J (1988). "Mesenteric ischemia". Med Clin North Am. 72 (5): 1091–115. doi:10.1016/S0025-7125(16)30731-3. PMID 3045452.
- ^ Greenwald D, Brandt L, Reinus J (2001). "Ischemic bowel disease in the elderly". Gastroenterol Clin North Am. 30 (2): 445–73. doi:10.1016/S0889-8553(05)70190-4. PMID 11432300.
- ^ a b c d Huguier M, Barrier A, Boelle PY, Houry S, Lacaine F (2006). "Ischemic colitis". Am. J. Surg. 192 (5): 679–84. doi:10.1016/j.amjsurg.2005.09.018. PMID 17071206.
- ^ Welling RE, Roedersheimer LR, Arbaugh JJ, Cranley JJ (December 1985). "Ischemic colitis following repair of ruptured abdominal aortic aneurysm". Archives of Surgery. 120 (12): 1368–70. doi:10.1001/archsurg.1985.01390360034008. PMID 4062543.
- ^ Kaiser MM, Wenk H, Sassen R, Müller G, Bruch HP (April 1996). "[Ischemic colitis after vascular surgery reconstruction of an abdominal aortic aneurysm]". Der Chirurg (in German). 67 (4): 380–6. PMID 8646925.
- ^ Brewster DC, Franklin DP, Cambria RP, Darling RC, Moncure AC, Lamuraglia GM, Stone WM, Abbott WM (April 1991). "Intestinal ischemia complicating abdominal aortic surgery". Surgery. 109 (4): 447–54. PMID 1844392.
- ^ Panier Suffat L, Tridico F, Rebecchi F, Bianco A, Monticone C, Lanza S, Calello G, Contessa L, Giaccone C, Panier Suffat P (February 2003). "[Prevention of ischemic colitis following aortic reconstruction: personal experience of the role of transmural oximetry in the decision for inferior mesenteric artery reimplantation]". Minerva Chirurgica (in Italian). 58 (1): 71–6. PMID 12692499.
- ^ Hasibeder, W. (Oct 2010). "Gastrointestinal microcirculation: still a mystery?". Br J Anaesth. 105 (4): 393–6. doi:10.1093/bja/aeq236. PMID 20837720.
- ^ 최신식, 콜론 허혈은 2006년 9월 2일에 접속했다.
- ^ Rosenblum J, Boyle C, Schwartz L (1997). "The mesenteric circulation. Anatomy and physiology". Surg Clin North Am. 77 (2): 289–306. doi:10.1016/S0039-6109(05)70549-1. PMID 9146713.
- ^ Brandt L, Boley S, Goldberg L, Mitsudo S, Berman A (September 1981). "Colitis in the elderly. A reappraisal". Am. J. Gastroenterol. 76 (3): 239–45. PMID 7315820.
- ^ Granger D, Rutili G, McCord J (1981). "Superoxide radicals in feline intestinal ischemia". Gastroenterology. 81 (1): 22–9. doi:10.1016/0016-5085(81)90648-X. PMID 6263743.
- ^ Lee ES, Bass A, Arko FR, et al. (2006). "Intraoperative colon mucosal oxygen saturation during aortic surgery". The Journal of Surgical Research. 136 (1): 19–24. doi:10.1016/j.jss.2006.05.014. PMID 16978651.
- ^ Friedland S, Benaron D, Coogan S, et al. (2007). "Diagnosis of chronic mesenteric ischemia by visible light spectroscopy during endoscopy". Gastrointest Endosc. 65 (2): 294–300. doi:10.1016/j.gie.2006.05.007. PMID 17137857.
- ^ Lee ES, Pevec WC, Link DP, et al. (2008). "Use of T-Stat to predict colonic ischemia during and after endovascular aneurysm repair". J Vasc Surg. 47 (3): 632–634. doi:10.1016/j.jvs.2007.09.037. PMC 2707776. PMID 18295116.
- ^ Smerud M, Johnson C, Stephens D (1990). "Diagnosis of bowel infarction: a comparison of plain films and CT scans in 23 cases". AJR Am J Roentgenol. 154 (1): 99–103. doi:10.2214/ajr.154.1.2104734. PMID 2104734.
- ^ Alpern M, Glazer G, Francis I (1988). "Ischemic or infarcted bowel: CT findings". Radiology. 166 (1 Pt 1): 149–52. doi:10.1148/radiology.166.1.3336673. PMID 3336673.
- ^ Balthazar E, Yen B, Gordon R (1999). "Ischemic colitis: CT evaluation of 54 cases". Radiology. 211 (2): 381–8. doi:10.1148/radiology.211.2.r99ma28381. PMID 10228517.
- ^ Taourel P, Deneuville M, Pradel J, Régent D, Bruel J (1996). "Acute mesenteric ischemia: diagnosis with contrast-enhanced CT". Radiology. 199 (3): 632–6. doi:10.1148/radiology.199.3.8637978. PMID 8637978.
- ^ Path EJ, McClure JN (February 1950). "Intestinal obstruction; the protective action of sulfasuxidine and sulfathalidine to the ileum following vascular damage". Ann. Surg. 131 (2): 159–70, illust. doi:10.1097/00000658-195002000-00003. PMC 1616406. PMID 15402790.
- ^ Plonka A, Schentag J, Messinger S, Adelman M, Francis K, Williams J (1989). "Effects of enteral and intravenous antimicrobial treatment on survival following intestinal ischemia in rats". J Surg Res. 46 (3): 216–20. doi:10.1016/0022-4804(89)90059-0. PMID 2921861.
- ^ Bennion R, Wilson S, Williams R (1984). "Early portal anaerobic bacteremia in mesenteric ischemia". Arch Surg. 119 (2): 151–5. doi:10.1001/archsurg.1984.01390140017003. PMID 6696611.
- ^ Redan J, Rush B, Lysz T, Smith S, Machiedo G (1990). "Organ distribution of gut-derived bacteria caused by bowel manipulation or ischemia". Am J Surg. 159 (1): 85–9, discussion 89–90. doi:10.1016/S0002-9610(05)80611-7. PMID 2403765.
- ^ Feldman (2002). Sleisenger & Fordtran's Gastrointestinal and Liver Disease (7th ed.). Saunders. p. 2334.
- ^ Longo W, Ballantyne G, Gusberg R (1992). "Ischemic colitis: patterns and prognosis". Dis Colon Rectum. 35 (8): 726–30. doi:10.1007/BF02050319. PMID 1643995.
- ^ Parish K, Chapman W, Williams L (1991). "Ischemic colitis. An ever-changing spectrum?". Am Surg. 57 (2): 118–21. PMID 1992867.
- ^ Simi M, Pietroletti R, Navarra L, Leardi S (1995). "Bowel stricture due to ischemic colitis: report of three cases requiring surgery". Hepatogastroenterology. 42 (3): 279–81. PMID 7590579.
- ^ Oz M, Forde K (1990). "Endoscopic alternatives in the management of colonic strictures". Surgery. 108 (3): 513–9. PMID 2396196.
- ^ Profili S, Bifulco V, Meloni G, Demelas L, Niolu P, Manzoni M (1996). "[A case of ischemic stenosis of the colon-sigmoid treated with self-expandable uncoated metallic prosthesis]". Radiol Med (Torino). 91 (5): 665–7. PMID 8693144.