반코마이신
Vancomycin | |
 | |
| 임상자료 | |
|---|---|
| 발음 | /væŋkəˈmaɪsɪn/[1][2] |
| 상호 | 반코신[3] 외 |
| AHFS/Drugs.com | 모노그래프 |
| 메드라인 플러스 | a604038 |
| 라이센스 데이터 | |
| 임신 카테고리 |
|
| 경로 행정부. | 정맥내, 구강내 |
| 드럭 클래스 | 글리코펩타이드계 항생제 |
| ATC코드 | |
| 법적지위 | |
| 법적지위 | |
| 약동학적 자료 | |
| 생체이용률 | 무시가능(구강) |
| 신진대사 | 변치 않고 배설됨 |
| 제거 반감기 | 4~11시간(신장기능 정상) 6 d ~ 10 d (신장 기능 손상) |
| 배설 | 소변(IV), 대변(구강) |
| 식별자 | |
| |
| CAS 번호 | |
| 펍켐 CID | |
| 펍켐 | |
| 드럭뱅크 | |
| 켐스파이더 | |
| 유니아이 | |
| 케그 | |
| ChEBI | |
| 쳄블 | |
| CompTox 대시보드 (EPA) | |
| ECHA 인포카드 | 100.014.338 |
| 화학 및 물리 데이터 | |
| 공식 | C66H75Cl2N9O24 |
| 어금니 질량 | 1449.27g·mol−1 |
| 3D 모델(JSMO) | |
| |
| |
| (주로) | |
반코마이신은 많은 세균 [6]감염을 치료하기 위해 사용되는 글리코펩타이드 항생제입니다.메티실린 내성 황색포도상구균에 [7]의한 복잡한 피부 감염, 혈류 감염, 심내염, 뼈와 관절 감염, 수막염 등의 치료제로 정맥 주사(정맥 주사)로 사용됩니다.정확한 [8]용량을 결정하기 위해 혈액 수치를 측정할 수 있습니다.반코마이신은 또한 심각한 Clostridium difficile [6]colitis의 치료로 경구로 복용합니다.경구 복용 시 [6]흡수가 잘 되지 않습니다.
일반적인 부작용으로는 주사 부위의 통증과 알레르기 [6]반응이 있습니다.때때로 청력 손실, 저혈압, 또는 골수 억제가 [6]발생합니다.임신 중 안전성은 명확하지 않지만 위해의 증거는 [6][9]발견되지 않았으며 모유 [10]수유 시에도 안전할 가능성이 높습니다.글리코펩타이드 항생제의 일종으로 세포벽의 [6]형성을 막음으로써 작용합니다.
반코마이신은 [11]1958년 미국에서 의료용으로 승인되었습니다.그것은 세계보건기구의 필수 [12][13]의약품 목록에 올라있습니다.세계보건기구는 반코마이신을 인간 [14]의학에 매우 중요한 것으로 분류하고 있습니다.일반의약품으로 [8]이용 가능합니다.반코마이신은 토양 박테리아인 Amycolatopsis orientalis에 [6]의해 만들어집니다.
의료용
반코마이신은 다른 [16][17][18]항생제에 반응하지 않는 그람 양성균(호기성 및/또는 혐기성)[15]에 의한 생명을 위협하는 심각한 감염의 치료에 사용됩니다.
반코마이신 내성 장구균의 출현이 증가함에 따라 질병통제병원 감염관리실무자문위원회에서 사용할 수 있는 가이드라인이 개발되었습니다.이 지침은 반코마이신의 사용을 다음과 같은 [19][20]적응증으로 제한합니다.
- 페니실린(메티실린 내성 S. aureus, MRSA) 및 다제내성 S. epideridis(MRSE)에 내성이 있거나 페니실린에 심각한 알레르기가 있는 개인에서 발생하는 심각한 감염의 치료
- C. difficile에 의해 유발된 위막성 대장염의 치료; 특히 재발한 경우 또는 감염이 메트로니다졸 치료에 반응하지 않는 경우 (이 적응증의 경우, 반코마이신은 일반적인 정맥 경로가 아닌 경구로 투여됨)
- 베타-락탐 [20]항균제에 대한 심각한 알레르기가 있는 환자에서 그람 양성 미생물에 의한 감염의 치료를 위해 사용됩니다.
- 고위험군[20] 페니실린 과민성 환자에서 특정 시술에 따른 심내막염의 항균 예방
- MRSA 또는[20] MRSE 비율이 높은 기관에서 보철물 삽입과 관련된 주요 시술에 대한 수술적 예방
- 감염 유기체의 배양 확인을 기다리는 동안 발생 가능한 MRSA 감염에 대한 경험적 항생제로서 초기 치료
- 원발성 경화성 담관염의 진행을 중단시키고 증상을 예방합니다. 반코마이신은 환자를 치료하지 않으며 성공은 제한적입니다.
- 그람 양성균 [21]적용을 위한 유리체 내 주입에 의한 내도프탈미트의 치료.그러나 부작용의 [22]위험이 있기 때문에 이 상태를 예방하기 위해 사용하는 것은 권장되지 않습니다.
민감도 스펙트럼
반코마이신은 그람 양성균에 의한 패혈증과 하부 호흡기, 피부 및 뼈 감염의 치료를 위한 최후의 수단 약물로 여겨집니다.일부 의학적으로 중요한 박테리아에 대한 최소 억제 농도 민감도 데이터는 다음과 같습니다.[23]
- 황색포도상구균 : 0.25μg/mL ~ 4.0μg/mL
- S. aureus (메티실린 내성 또는 MRSA) : 1 μg/mL ~ 138 μg/mL
- S. 표피 : ≤ 0.12μg/mL ~ 6.25μg/mL
부작용
경구투여
경구 반코마이신 투여와 관련된 일반적인 부작용은 다음과 같습니다.[24]
정맥투여
혈청 반코마이신 수치는 부작용을 줄이기 위한 노력의 일환으로 모니터링 될 수 있지만, 그러한 모니터링의 가치에 대해서는 [25]의문이 제기되고 있습니다.피크 및 트로프 레벨은 보통 모니터링되며, 연구 목적상 농도 곡선 아래의 영역도 사용되기도 합니다.독성은 수조 [26]값을 통해 가장 잘 모니터링됩니다.
정맥(IV) 반코마이신과 관련된 일반적인 약물 이상 반응(환자의 1% 미만)은 다음과 같습니다.
- 주사 [27]부위의 통증, 발적, 부종
- 이전에 레드맨 증후군(또는 "레드맨 증후군")[24]으로 알려진 반코마이신 플러싱 증후군(VFS);
- 혈소판 무력증은 주변 카테터를 통해 투여될 때 흔하지만 중앙 정맥 카테터를 사용할 때는 흔하지만, 중앙 정맥 카테터가 상부 강도 심부정 혈전증의 [28]소인 인자임에도 불구하고 발생하지 않습니다.
신장 손상(신독성)과 청력 손상(이독성)은 초기 불순 버전의 반코마이신의 부작용이었으며, 이러한 것들은 1950년대 [29][30]중반에 수행된 임상 시험에서 두드러졌습니다.순수한 형태의 반코마이신을 사용한 이후의 실험에서 신독성은 드물게 나타나는 부작용(환자의 0.1%~1%)이지만, 이는 아미노글리코사이드가 [31]있을 때 더욱 두드러집니다.
정맥 (IV) 반코마이신과 관련된 드문 부작용 (환자의 0.1% 미만): 아나필락시스, 독성 표피 괴사, 홍반 다형체, 초감염, 혈소판감소증, 호중구감소증, 백혈구감소증, 이명, 어지럼증 및/또는 이독성, 그리고 DRES [32]증후군을 포함합니다.
반코마이신은 환자에게 혈소판 반응성 항체를 유도할 수 있으며, 이로 인해 심각한 혈소판 감소증과 플로이드 페티큘라 출혈, 습윤 자반증을 [33]동반한 출혈로 이어질 수 있습니다.
역사적으로, 반코마이신은 1958년 FDA의 최초 승인 이후 의학 문헌의 수많은 사례 보고에 근거하여 신독성 및 이독성 약물로 여겨져 왔습니다.그러나 1970년대부터 MRSA의 확산과 함께 반코마이신의 사용이 증가함에 따라 독성 위험성이 재평가되었습니다.약물의 [29]이전 제형에 존재하는 불순물을 제거하고 치료 약물 모니터링을 도입함으로써 심각한 독성에 대한 위험이 감소되었습니다.
신독성
반코마이신의 신독성의 정도는 여전히 논란의 여지가 있습니다.1980년대에는 순도가 90% 이상인 반코마이신을 사용할 수 있었고, 최소 0.5mg/dl의 혈청 크레아티닌 증가에 의해 정의된 신장 독성은 [34]환자의 약 5%에서만 발생했습니다.그러나 1980년대부터 2008년까지의 투약 지침에서는 반코마이신 수조 농도를 5~[35]15μg/ml로 권고했습니다.치료 실패에 대한 우려로 심각한 감염에 대해 더 높은 용량(약 15~20μg/ml)을 권장하고 반코마이신으로 인한 급성 신장 손상(AKI) 비율이 [36]증가했습니다.
중요한 것은 AKI의 위험은 알려진 다른 네프로톡신, 특히 아미노글리코사이드의 병용투여에 따라 증가합니다.또한 반코마이신으로 치료한 감염은 AKI를 유발할 수 있으며 패혈증은 위중증 환자에서 AKI의 가장 흔한 원인입니다.마지막으로, 인간을 대상으로 한 연구는 주로 AKI의 원인이 다초점인 [citation needed]연관 연구입니다.
동물 연구에 따르면 반코마이신 노출의 높은 선량과 긴 시간은 조직병리학적 손상 증가 및 AKI의 요 바이오마커 상승과 관련이 있습니다.37-38[37] 손상은 신장 손상 분자-1(KIM-1), 클루스터린 및 o와 같은 요 바이오마커에 의해 추가로 지지되는 근위세관에서 가장 흔합니다.스테오폰틴(steopontin, OPN),[38] 및 인간에서 인슐린 유사 성장 인자 결합 단백질 7(IGFBP7)은 네프로체크 [39]테스트의 일부입니다.
반코마이신 신독성의 발병 기전은 다요인이지만 간질성 신염, 산화 스트레스로 인한 관 손상, 깁스 [36]형성 등이 있습니다.
이독성
반코마이신에 의한 이독성의 비율을 확립하려는 시도는 품질 증거의 부족으로 인해 더욱 어렵습니다.반코마이신 이독성과 관련된 사례는 드물다는 [40][41]것이 현재의 공감대입니다.반코마이신 혈청 수치와 이독성 사이의 연관성 또한 불확실합니다.반코마이신 혈청 수치가 80 µg/[42]mL를 초과한 환자에게서 이독성 사례가 보고되었지만 치료 수준이 있는 환자에게서도 보고되었습니다.따라서 "치료적" 수준을 유지하기 위한 목적으로 반코마이신의 치료 약물 모니터링이 이독성을 예방할 수 있는지 여부도 [42]입증되지 않았습니다.
다른 신독소와의 상호작용
논란과 불확실성의 또 다른 영역은 반코마이신이 다른 신독소의 독성을 증가시키는지, 그리고 그렇다면 어느 정도까지 증가시키는지에 대한 문제입니다.임상 연구는 다양한 결과를 낳았지만 동물 모델은 아마 반코마이신이 아미노글리코사이드와 같은 신독소에 첨가될 때 신장된 신독성 효과가 일어날 것이라고 말합니다.그러나 용량 또는 혈청 수준 효과 관계는 [citation needed]확립되지 않았습니다.
반코마이신 홍조 반응 (일명 "붉은 남자 증후군")
반코마이신은 통증과 혈소판 무력증의 높은 발생률 때문에 희석 용액에서 최소 60분 이상 천천히 투여하는 것이 좋습니다(500mg [19]이상일 경우 최대 10mg/min). 반코마이신 플러싱 반응으로 알려진 주입 반응을 피하기 위해서입니다.이 현상은 종종 임상적으로 "붉은 남자 증후군"이라고 불려왔습니다.반응은 일반적으로 시작 후 또는 주입 완료 직후 4-10분 이내에 나타나며, 얼굴, 목 및 상부 몸통에 영향을 미치는 홍반성 발진 및/또는 홍반성 발진이 특징이며, 이는 비만 세포에서 히스타민이 방출되기 때문입니다.이러한 결과는 반코마이신이 IgE 독립 비만세포 [43]탈과립을 매개하는 GPCR인 MRGPRX2와의 상호작용에 기인합니다.저혈압과 혈관부종이 발생하는 빈도가 적을 수 있습니다.디펜히드라민을 포함한 항히스타민제로 증상을 치료하거나 예방할 수 있으며 느린 주입으로 [44][45]증상이 발생할 가능성이 적습니다.
투약 고려사항
성인에게 권장되는 정맥 주사 용량은 6시간마다 500mg iv 또는 12시간마다 1000mg이며, 필요에 따라 치료 범위를 달성하도록 수정됩니다.항생제 유도 위막성 장결막염의 치료에서 권장되는 경구 용량은 7~10일 동안 [46]6시간마다 125~500mg입니다.
투여경로
미국에서 반코마이신은 미국 식품의약국에 의해 정맥주사 또는 [24]경구투여에 대해 승인되었습니다.
정맥주사
반코마이신은 장에서 흡수가 잘 되지 않기 때문에 전신 치료를 위해 정맥 주사(IV)를 맞아야 합니다.그것은 위장 점막을 가로질러 잘 구분되지 않는 큰 친수성 분자입니다.반감기가 짧아 하루에 [47]두 번 주사하는 경우가 많습니다.
오랄
경구 반코마이신 치료의 유일하게 승인된 적응증은 위막성 대장염의 치료로 대장 내 감염 부위에 도달하기 위해 경구로 투여해야 합니다.경구 투여 후 반코마이신의 분변 농도는 약 500 µg/mL[48] (Clostridium difficile의 민감 균주는 평균 억제 농도가 ≤ 2 µg/mL임[49])
흡입(라벨 외)
흡입된 반코마이신은 상기도와 [51][52][53][54][55]하기도의 다양한 감염을 치료하기 위해 분무기를 통해 라벨 [50]외로 사용할 수도 있습니다.
직장( 레이블 외)
직장 투여는 클로스트리디움 디피실 [24]감염 치료를 위한 반코마이신의 허가 외 사용입니다.
치료약물 모니터링
반코마이신의 혈장 수준 모니터링은 약물의 이중 지수 분포, 중간 친수성 및 특히 신장 기능이 좋지 않고 세균 감염 성향이 증가한 집단에서 이독성 및 신독성에 대한 잠재적 가능성으로 인해 필요합니다.반코마이신 활성은 시간에 의존적인 것으로 간주됩니다. 즉, 항균 활성은 혈청 약물 농도가 표적 유기체의 최소 억제 농도를 초과하는 기간에 따라 달라집니다.따라서 혈청 최고치는 효능이나 독성과 상관관계가 없는 것으로 나타났습니다. 실제로 대부분의 경우 농도 모니터링은 불필요합니다.치료 약물 모니터링이 보장되는 상황에는 동반된 아미노글리코사이드 치료를 받는 환자, (잠재적으로) 약동학적 파라미터가 변경된 환자, 혈액 투석 중인 환자, 고용량 또는 장기간 치료를 받은 환자, 신장 기능이 손상된 환자 등이 포함됩니다.이러한 경우 수조 농도가 [19][25][56][57]측정됩니다.
혈청 반코마이신 농도의 목표 범위는 수년간 변화해 왔습니다.초기 저자들은 30~40mg/L의 최고 수준과 5~10mg/[58]L의 수조 수준을 제안했지만, 현재 권장 사항은 최고 수준을 측정할 필요가 없으며 감염의 특성과 환자의 특정 요구에 따라 10~15mg/L 또는 15~20mg/L의 수조 수준이 [59][60]적절할 수 있습니다.측정된 반코마이신 농도를 사용하여 용량을 계산하면 신장 [61]클리어런스 환자의 치료가 최적화됩니다.
화학
반코마이신(Vancomycin)은 방선균(Actinomycetota) 종인 아미콜라톱스 오리엔탈리스(Amycolatopsis orientalis, 이전에는 노카르디아 오리엔탈리스)에 의해 생성된 분지형 삼환식 글리코실화된 논리보솜 펩타이드입니다.
반코마이신은 일부 결합의 회전 제한으로 인해 화학적으로 구별되는 다수의 로타머를 가지고 있는 트로포이소머성을 나타냅니다.약물에 존재하는 형태는 열역학적으로 더 안정적인 [citation needed]컨포머입니다.
생합성
반코마이신은 토양 박테리아인 Amycolatopsis orientalis에 [6]의해 만들어집니다.

반코마이신 생합성은 주로 3개의 논리보솜 단백질 합성(NRPS) VpsA, VpsB,[62] VpsC를 통해 이루어집니다.효소는 7개의 모듈을 통해 아미노산 서열을 결정합니다.반코마이신이 NRPS를 통해 조립되기 전에, 비단백질 생성 아미노산이 먼저 합성됩니다.L-티로신은 β-하이드록시티로신(β-HT) 및 4-하이드록시페닐글리신(4-Hpg) 잔기가 되도록 변형되고,[63] 3,5 디하이드록시페닐글리신 고리(3,5-DPG)는 아세테이트로부터 유래되는, 방법.

논리보솜 펩타이드 합성은 활성화 [64]도메인의 접촉 부위에서 아미드 결합 형성을 통해 모듈 당 하나의 아미노산만큼 단백질을 로딩하고 신장시킬 수 있는 별개의 모듈을 통해 이루어집니다.각 모듈은 일반적으로 아데닐화(A) 도메인, 펩티딜 전달체 단백질(PCP) 도메인 및 축합(C) 도메인으로 구성됩니다.A 도메인에서, 특정 아미노산은 티오에스테르화에[65][66] 의해 4' 포스포판테인 보조인자에 결합된 아미노아실아데닐레이트 효소 복합체로 전환되어 활성화되고, 그 복합체는 AMP의 제거와 함께 PCP 도메인으로 전달됩니다.PCP 도메인은 부착된 4'-포스포판테인 보철기를 사용하여 성장하는 펩타이드 사슬과 [67]그 전구체를 담습니다.Vancomycin을 생합성하는데 필요한 모듈의 구성은 그림 1과 같습니다.반코마이신의 생합성에는 아미노산을 하나의 입체화학에서 다른 입체화학으로 이성질화하는 에피머화(E) 도메인과 같은 추가적인 변형 도메인이 존재하며, 티오에스테라아제 [citation needed]분열을 통한 분자의 고리화 및 방출을 위한 촉매로서 티오에스테라아제 도메인(TE)이 사용됩니다.

헵타펩타이드는 NRPS 효소(펩타이드 합성효소 VpsA, VpsB, VpsC)로 구성되어 있습니다(그림 2).[64]모듈 1, 2, 3에 대한 VpsA 코드입니다.모듈 4, 5, 6의 경우 VpsB 코드, 모듈 7의 경우 VpsC 코드입니다.반코마이신 아글리콘은 4개의 D-아미노산을 포함하고 있지만, NRPS는 3개의 에피머화 도메인만 포함하고 있습니다.잔기 1에서의 D-Leu의 기원은 알려져 있지 않습니다.3개의 펩타이드 합성은 항생제 생합성과 연관된 박테리아 게놈의 영역의 시작 부분에 위치하며, 27kb에 [64]이릅니다.
β-하이드록시티로신(β-HT)은 헵타펩타이드 골격에 통합되기 전에 합성됩니다.L-tyrosine은 활성화되어 NRPS VpsD에 로딩되고, OxyD에 의해 하이드록실화되고, 티오에스테라아제 [68]Vhp에 의해 방출됩니다.생합성 동안 할로겐화효소 VhaA에 의한 염소화의 시기는 현재 결정되지 않았지만, 헵타펩타이드의 [69]완전한 조립 전에 발생하는 것이 제안되었습니다.
반코마이신은 선형 헵타펩타이드 분자가 합성된 후 생물학적으로 활성화되기 위해서는 산화 가교 및 글리코실화와 같은[clarification needed] 다른 효소에 의한 형질전환, 즉 테일러링 효소(tailoring enzyme)와 같은 추가적인 변형을 거쳐야 합니다(도 3).선형 헵타펩타이드를 가교결합으로 전환하기 위해서는 6가지 효소인 글리코실화 반코마이신이 필요합니다.옥시A, 옥시B, 옥시C, 그리고 옥시D라는 효소는 사이토크롬 P450 효소입니다.옥시B는 잔기 4와 6 사이의 산화적 가교를 촉매하고, 잔기 2와 4 사이의 옥시A는 잔기 5와 7 사이의 옥시C.이 가교는 헵타펩타이드가 7번째 NRPS 모듈의 PCP 도메인에 공유 결합하는 동안 발생합니다.이 P450들은 글리코펩타이드 항생제 [70]생합성에만 특이적인 7번째 NRPS 모듈에 존재하는 X 도메인에 의해 모집됩니다.가교된 헵타펩타이드는 TE 도메인의 작용에 의해 방출되고, 메틸트랜스퍼레이스 Vmt는 말단 류신 잔기를 N-메틸화합니다.그런 다음 GtfE는 D-글루코스를 잔기 4의 페놀성 산소에 결합시키고, 이어서 GtfD에 [citation needed]의해 촉매되는 반코사민을 첨가합니다.
반코마이신을 글리코실화할 수 있는 글리코실트랜스퍼라제 및 관련된 논리보솜 펩타이드 중 일부는 현저한 허용성을 나타내며, 글리코랜덤화([71][72][73]glycorandomization)라고 알려진 공정을 통해 차별적으로 글리코실화된 유사체의 라이브러리를 생성하기 위해 사용되어 왔습니다.
총합
반코마이신 아글리코네와[74][75] 완전한 반코마이신[76] 분자 둘 다 전체 합성에 의해 성공적으로 도달한 표적이 되었습니다.1998년 10월 David Evans, 1998년 12월 KC Nicolau, 1999년 Dale Boger에 의해 처음으로 목표가 달성되었고, 최근 Dale Boger에 의해 2020년에 다시 선택적으로 합성되고 있습니다.
작용기전

반코마이신은 호기성이든 [15]혐기성이든 그람 양성 박테리아의 박테리아 세포벽의 기본 구성 블록에 결합함으로써 박테리아 세포벽 합성을 목표로 합니다.특히, 반코마이신은 박테리아 세포벽의 [16]주요 성분인 펩티도글리칸 전구체의 D-알라닐-D-알라닌(D-Ala-D-Ala) 펩타이드 모티프와 수소 결합을 형성합니다.
펩티도글리칸은 박테리아 세포벽에 구조적 지지를 제공하는 중합체입니다.펩티도글리칸 전구체는 세포질에서 합성된 후, 세포질 막을 가로질러 세포벽에 조립되는 말초 공간으로 운반됩니다.조립 과정은 트랜스글리코실화(transglycosylation)와 트랜스펩타이드화(transpeptidation)라는 두 가지 효소 활동을 포함합니다.트랜스글리코실화는 펩티도글리칸 전구체를 긴 사슬로 중합시키는 것을 포함하고, 트랜스펩타이드화는 이러한 사슬의 가교를 포함하여 3차원 그물망과 같은 [16]구조를 형성합니다.
반코마이신은 펩티도글리칸 전구체의 D-Ala-D-Ala 펩타이드 모티프에 결합하여 박테리아 세포벽 합성을 억제하고, 이에 따라 트랜스글리코실라아제에 의한 처리를 방지합니다.따라서 반코마이신은 세포벽 합성 과정의 트랜스글리코실화 활성을 방해합니다.이로 인해 세포벽이 불완전하고 손상되어 복제 박테리아가 삼투압과 같은 외부 힘에 취약하게 됩니다.결과적으로, 박테리아는 생존할 수 없고 면역체계에 [16]의해 제거됩니다.
그람 음성 박테리아는 세포벽 형태가 다르기 때문에 반코마이신에 둔감합니다.그람 음성 박테리아의 외막에는 반코마이신 침투의 장벽으로 작용하는 리포다당류가 포함되어 있습니다.그것이 반코마이신이 그람 양성 박테리아에[16] 의한 감염을 치료하는 데 주로 사용되는 이유입니다.[78][79]
반코마이신의 큰 친수성 분자는 NAM/NAG-펩타이드의 말단 D-알라닐-D-알라닌 부분과 수소 결합 상호작용을 형성할 수 있습니다.정상적인 상황에서 이것은 5점짜리 상호작용입니다.반코마이신을 D-Ala-D-Ala에 결합시키는 것은 박테리아 세포벽의 뼈대 가닥을 형성하는 N-아세틸무라믹산(NAG)과 N-아세틸글루코사민(NAG)의 긴 중합체의 세포벽 합성을 방지하고, 그것은 가까스로 형성되는 뼈대 중합체가 [80]서로 가교되는 것을 방지합니다.
식물조직배양
반코마이신은 그람 양성 세균 감염을 없애기 위해 식물 조직 배양에 사용되는 몇 안 되는 항생제 중 하나입니다.식물에 [81][82]대한 독성이 비교적 낮습니다.
항생제 내성
고유저항
일부 그람 양성 박테리아는 반코마이신에 대해 고유하게 내성을 갖습니다.류코노스톡과 페디오코커스 종들이지만,[83] 이 유기체들은 사람에게 거의 질병을 일으키지 않습니다.민감성인 [84]L. acidophilus와 L. delbrueckii를 제외한 대부분의 락토바실러스 종들은 [83]반코마이신에 대해서도 고유하게 내성을 가지고 있습니다.반코마이신에 대한 내재적 내성을 가진 다른 그람 양성 박테리아로는 Erysipelothrix rhlucopathiae, Weisella confusa,[85][86][87] Clostridium nenocuum 등이 있습니다.
대부분의 그람 음성 박테리아는 외부 막이 큰 글리코펩티드[88] 분자에 대해 [89]불침투성이기 때문에 반코마이신에 대해 본질적으로 내성이 있습니다.
획득저항
반코마이신에 대한 미생물 내성의 진화는 특히 병원과 같은 의료 시설 내에서 증가하는 문제입니다.반코마이신에 대한 새로운 대안인 linezolid (2000)와 daptomycin (2003)이 존재하지만, 반코마이신의 광범위한 사용은 특히 내성 감염이 빠르게 확인되지 않고 환자가 비효과적인 치료를 계속하는 경우 개별 환자들에게 약물에 대한 내성을 중대한 걱정으로 만듭니다.반코마이신 내성 장구균은 [90]1986년에 출현했습니다.반코마이신 내성은 1990년대와 2000년대에 반코마이신-중간 S. aureus(VISA)와 반코마이신 내성 S. aureus(VRSA)[91][92]를 포함한 더 일반적인 병원성 생물에서 진화했습니다.또 다른 유사한 글리코펩타이드 항생제인 아보파르신의 농업적 사용은 반코마이신 저항성 [93][94][95][96]유기체의 진화에 기여했을 수 있습니다.
반코마이신에 대한 내성의 한 가지 메커니즘은 정상 조건에서 반코마이신이 결합하는 D-알라닐-D-알라닌의 NAM/NAG-펩티드 서브유닛의 말단 아미노산 잔기의 변경을 포함합니다.D-알라닐-D-락테이트 변이는 반코마이신과 펩티드 사이에서 가능한 하나의 수소 결합 상호작용의 손실(4, D-알라닐-D-알라닌의 경우 5와 반대)을 초래합니다.이렇게 한 점의 교호작용만 손실되면 친화도가 1000배 감소합니다.D-알라닐-D-세린 변이는 반코마이신과 펩타이드 간의 친화력을 6배나 상실하게 하는데, 이는 [97]입체 장애 때문일 가능성이 높습니다.
장구균에서 이러한 변형은 말단 잔류물을 바꾸는 효소의 발현 때문인 것으로 보입니다.내성 장내세균(Enterocococcus faecium)과 E. faecalis(E. faecalis) 모집단에서 현재까지 세 가지 주요 내성 변이를 확인할 수 있습니다.
- VanA - 반코마이신 및 테이코플라닌에 대한 장구균 저항성; 이들 약제에 노출되면 유도됨
- VanB - 낮은 수준의 장구균 저항성; 반코마이신에 의해 유도되지만 균주는 테이코플라닌에 취약할 수 있음
- VanC - 임상적으로 가장 중요하지 않음; 반코마이신에만 내성이 있는 장구균; 구성 저항성
반코마이신의 변형은 반코마이신 내성 세균 세포벽에서 내성 D-락트산 변이에 결합하고 원래 표적(반코마이신 감수성 세균)[98][99]에도 잘 결합하는 것으로 테스트되었습니다.
"재획득" 반코마이신
2020년 독일 하이델베르크 대학병원 연구팀은 분자를 양이온성 올리고펩타이드로 변형시켜 반코마이신의 항균력을 다시 얻었습니다.올리고펩타이드는 위치N V에 있는 6개의 아르기닌 단위로 구성되어 있습니다.변형되지 않은 반코마이신에 비해 반코마이신 내성균에 대한 활성이 1,[100][101]000배 향상될 수 있습니다.이 약은 아직 전임상 개발 중입니다.따라서 잠재적인 승인은 몇 년 더 걸릴 것입니다.
역사
반코마이신은 1953년 Edmund Kornfeld (Eli Lilly에서 일하는)에 의해 보르네오의 내부 정글에서 선교사 William M.에 의해 채취된 토양 샘플의 박테리아로부터 처음 분리되었습니다.바우 (1918–2006).[102]그것을 만들어낸 유기체는 결국 아미콜라톱스라고 이름 지어졌습니다.[29]반코마이신의 원래 적응증은 페니실린 내성 황색포도상구균의 [29][30]치료였습니다.
이 화합물은 처음에는 화합물 05865로 불렸지만, 결국 "반키시"[29]라는 용어에서 유래한 일반적인 이름 반코마이신이 되었습니다.반코마이신이 함유된 배양액에서 연쇄적으로 통과했음에도 불구하고 포도상구균이 큰 저항성을 나타내지 않았다는 것이 바로 명백한 장점 중 하나였습니다.포도상구균에 의한 페니실린 내성의 급속한 발달은 미국 식품의약국에 의해 승인을 받기 위해 신속하게 추적되었습니다.1958년, 일라이 릴리(Eli Lilly)는 염화 반코마이신(Vancomycin hydrochloride)을 반코신(Vancocin)[30]이라는 상표명으로 처음 시판했습니다.
반코마이신은 몇 가지 이유로 황색포도상구균의 1차 치료제가 된 적이 없습니다.
- 경구 생체이용률이 낮기 때문에 대부분의 감염에 정맥주사를 맞아야 합니다.
- 메티실린과 같은 β-락타마제 내성 반합성 페니실린(및 그 후속 물질인 나프실린 및 클로사실린)이 후속적으로 개발되었으며, 이는 비 MRSA 포도상구균에 대한 더 나은 활성을 갖습니다.
- 초기의 실험들은 초기의 불순한 형태의 약물을 사용했는데, 이것은 내이와 [103]신장에 독성이 있는 것으로 밝혀졌습니다. 이러한 발견들은 반코마이신이 최후의 [30]수단이 되는 약물의 위치로 밀려나게 만들었습니다.
2004년, 일라이 릴리는 미국의 바이로파마, 영국의 플린파마, 그리고 호주의 아스펜파마레에 반코신을 허가했습니다.이 특허는 1980년대 초에 만료되었으며 FDA는 제조업체인 Bioniche Pharma, Baxter Healthcare, Sandoz, Akorn-Strides 및 [104]Hospira의 여러 제네릭 버전 판매를 승인했습니다.
참고문헌
- ^ "vancomycin". Merriam-Webster Dictionary.
- ^ "vancomycin - definition of vancomycin in English from the Oxford dictionary". OxfordDictionaries.com. Archived from the original on 20 September 2013. Retrieved 20 January 2016.
- ^ "Vancomycin". Drugs.com. 2 December 2019. Retrieved 24 December 2019.
- ^ "Vancomycin Use During Pregnancy". Drugs.com. 27 March 2019. Retrieved 24 December 2019.
- ^ "List of nationally authorised medicinal products" (PDF). European Medicines Agency. 15 October 2020.
- ^ a b c d e f g h i "Vancocin". The American Society of Health-System Pharmacists. Archived from the original on 6 September 2015. Retrieved 4 September 2015.
- ^ Liu C, Bayer A, Cosgrove SE, Daum RS, Fridkin SK, Gorwitz RJ, et al. (February 2011). "Clinical practice guidelines by the infectious diseases society of america for the treatment of methicillin-resistant Staphylococcus aureus infections in adults and children: executive summary". Clinical Infectious Diseases. 52 (3): 285–92. doi:10.1093/cid/cir034. PMID 21217178.
- ^ a b Hamilton R (2015). Tarascon Pocket Pharmacopoeia 2015 Deluxe Lab-Coat Edition. Jones & Bartlett Learning. p. 91. ISBN 9781284057560.
- ^ "Prescribing medicines in pregnancy database". Australian Government. September 2015. Archived from the original on 8 April 2014.
- ^ "Vancomycin use while Breastfeeding". Archived from the original on 7 September 2015. Retrieved 5 September 2015.
- ^ Levine DP (January 2006). "Vancomycin: a history". Clinical Infectious Diseases. 42 (Suppl 1): S5–12. doi:10.1086/491709. PMID 16323120.
- ^ World Health Organization (2019). World Health Organization model list of essential medicines: 21st list 2019. Geneva: World Health Organization. hdl:10665/325771. WHO/MVP/EMP/IAU/2019.06. License: CC BY-NC-SA 3.0 IGO.
- ^ World Health Organization (2021). World Health Organization model list of essential medicines: 22nd list (2021). Geneva: World Health Organization. hdl:10665/345533. WHO/MHP/HPS/EML/2021.02.
- ^ World Health Organization (2019). Critically important antimicrobials for human medicine (6th revision ed.). Geneva: World Health Organization. hdl:10665/312266. ISBN 9789241515528.
- ^ a b Biondi S, Chugunova E, Panunzio M (2016). From Natural Products to Drugs. Studies in Natural Products Chemistry. Vol. 50. pp. 249–297. doi:10.1016/B978-0-444-63749-9.00008-6. ISBN 9780444637499.
- ^ a b c d e Mühlberg E, Umstätter F, Kleist C, Domhan C, Mier W, Uhl P (January 2020). "Renaissance of vancomycin: approaches for breaking antibiotic resistance in multidrug-resistant bacteria". Can J Microbiol. 66 (1): 11–16. doi:10.1139/cjm-2019-0309. hdl:1807/96894. PMID 31545906. S2CID 202745549.
- ^ Stogios PJ, Savchenko A (March 2020). "Molecular mechanisms of vancomycin resistance". Protein Sci. 29 (3): 654–669. doi:10.1002/pro.3819. PMC 7020976. PMID 31899563.
- ^ Bruniera FR, Ferreira FM, Saviolli LR, Bacci MR, Feder D, da Luz Gonçalves Pedreira M, Sorgini Peterlini MA, Azzalis LA, Campos Junqueira VB, Fonseca FL (February 2015). "The use of vancomycin with its therapeutic and adverse effects: a review". Eur Rev Med Pharmacol Sci. 19 (4): 694–700. PMID 25753888.
- ^ a b c Rossi S, ed. (2006). Australian Medicines Handbook. Adelaide: Australian Medicines Handbook. ISBN 0-9757919-2-3.
- ^ a b c d "Recommendations for preventing the spread of vancomycin resistance. Recommendations of the Hospital Infection Control Practices Advisory Committee (HICPAC)". MMWR. Recommendations and Reports. 44 (RR-12): 1–13. September 1995. PMID 7565541. Archived from the original on 23 September 2006.
- ^ Lifshitz T, Lapid-Gortzak R, Finkelman Y, Klemperer I (January 2000). "Vancomycin and ceftazidime incompatibility upon intravitreal injection". The British Journal of Ophthalmology. 84 (1): 117–8. doi:10.1136/bjo.84.1.117a. PMC 1723217. PMID 10691328.
- ^ Office of the Commissioner. "Safety Alerts for Human Medical Products - Intraocular Injections of a Compounded Triamcinolone, Moxifloxacin, and Vancomycin (TMV) Formulation: FDA Statement - Case of Hemorrhagic Occlusive Retinal Vasculitis". www.fda.gov. Retrieved 6 October 2017.
- ^ "Vancomycin (Vancocyn, Lyphocin) the Antimicrobial Index Knowledgebase - TOKU-E". Archived from the original on 27 February 2014. Retrieved 26 February 2014.[전체 인용 필요]
- ^ a b c d e f Patel S, Preuss CV, Bernice F (2023). "Vancomycin". StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. PMID 29083794.
- ^ a b Cantú TG, Yamanaka-Yuen NA, Lietman PS (April 1994). "Serum vancomycin concentrations: reappraisal of their clinical value". Clinical Infectious Diseases. 18 (4): 533–43. doi:10.1093/clinids/18.4.533. PMID 8038306.
- ^ Lodise TP, Patel N, Lomaestro BM, Rodvold KA, Drusano GL (August 2009). "Relationship between initial vancomycin concentration-time profile and nephrotoxicity among hospitalized patients". Clinical Infectious Diseases. 49 (4): 507–14. doi:10.1086/600884. PMID 19586413.
- ^ "Vancomycin Injection".
- ^ Leroy S, Piquet P, Chidiac C, Ferry T (May 2012). "Extensive thrombophlebitis with gas associated with continuous infusion of vancomycin through a central venous catheter". BMJ Case Rep. 2012: bcr2012006347. doi:10.1136/bcr-2012-006347. PMC 4543351. PMID 22669879.
- ^ a b c d e Levine DP (January 2006). "Vancomycin: a history". Clinical Infectious Diseases. 42 (Suppl 1): S5-12. doi:10.1086/491709. PMID 16323120.
- ^ a b c d Moellering RC (January 2006). "Vancomycin: a 50-year reassessment". Clinical Infectious Diseases. 42 (Suppl 1): S3-4. doi:10.1086/491708. PMID 16323117.
- ^ Farber BF, Moellering RC (January 1983). "Retrospective study of the toxicity of preparations of vancomycin from 1974 to 1981". Antimicrobial Agents and Chemotherapy. 23 (1): 138–41. doi:10.1128/AAC.23.1.138. PMC 184631. PMID 6219616.
- ^ Blumenthal KG, Patil SU, Long AA (1 April 2012). "The importance of vancomycin in drug rash with eosinophilia and systemic symptoms (DRESS) syndrome". Allergy and Asthma Proceedings. 33 (2): 165–71. doi:10.2500/aap.2012.33.3498. PMID 22525393.
- ^ Von Drygalski A, Curtis BR, Bougie DW, McFarland JG, Ahl S, Limbu I, et al. (March 2007). "Vancomycin-induced immune thrombocytopenia". The New England Journal of Medicine. 356 (9): 904–10. doi:10.1056/NEJMoa065066. PMID 17329697.
- ^ Farber BF, Moellering RC Jr (1983). "Retrospective study of the toxicity of preparations of vancomycin from 1974 to 1981". Antimicrob Agents Chemother. 1 (1): 138–41. doi:10.1128/AAC.23.1.138. PMC 184631. PMID 6219616.
- ^ Rybak MJ, Lomaestro BM, Rotschafer JC, et al. (2009). "Vancomycin therapeutic guidelines: a summary of consensus recommendations from the infectious diseases Society of America, the American Society of Health-System Pharmacists, and the Society of Infectious Diseases Pharmacists". Clin Infect Dis. 49 (3): 325–7. doi:10.1086/600877. PMID 19569969. S2CID 32585259.
- ^ a b Pais GM, Liu J, Zepcan S, Avedissian SN, Rhodes NJ, Downes KJ, Moorthy GS, Scheetz MH (2020). "Vancomycin-Induced Kidney Injury: Animal Models of Toxicodynamics, Mechanisms of Injury, Human Translation, and Potential Strategies for Prevention. Pharmacotherapy". J Vascular Access. 40 (5): 438–454. doi:10.1002/phar.2388. PMC 7331087. PMID 32239518.
- ^ Fuchs TC, Frick K, Emde B, Czasch S, von Landenberg F, Hewitt P (2012). "Evaluation of novel acute urinary rat kidney toxicity biomarker for subacute toxicity studies in preclinical trials". Toxicol Pathol. 40 (7): 1031–48. doi:10.1177/0192623312444618. PMID 22581810. S2CID 45358082.
- ^ Pais GM, Avedissian SN, ODonnell JN, et al. (2019). "Comparative performance of urinary biomarkers for vancomycin-induced kidney injury according to timeline of injury". Antimicrob Agents Chemother. 63 (7): e00079–19. doi:10.1128/AAC.00079-19. PMC 6591602. PMID 30988153.
- ^ Ostermann M, McCullough PA, Forni LG (2018). "SAPPHIRE Investigators. Kinetics of Urinary Cell Cycle Arrest Markers for Acute Kidney Injury Following Exposure to Potential Renal Insults". Crit Care Med. 46 (3): 375–383. doi:10.1097/CCM.0000000000002847. PMC 5821475. PMID 29189343.
- ^ Humphrey C, Veve MP, Walker B, Shorman MA (2019). "Long-term vancomycin use had low risk of ototoxicity". PLOS ONE. 14 (11): e0224561. Bibcode:2019PLoSO..1424561H. doi:10.1371/journal.pone.0224561. PMC 6834250. PMID 31693679.
- ^ Rybak LP, Ramkumar V, Mukherjea D (2021). "Ototoxicity of Non-aminoglycoside Antibiotics". Front Neurol. 12: 652674. doi:10.3389/fneur.2021.652674. PMC 7985331. PMID 33767665.
- ^ a b Launay-Vacher V, Izzedine H, Mercadal L, Deray G (August 2002). "Clinical review: use of vancomycin in haemodialysis patients". Crit Care. 6 (4): 313–6. doi:10.1186/cc1516. PMC 137311. PMID 12225605.
- ^ Azimi E, Reddy VB, Lerner EA (March 2017). "Brief communication: MRGPRX2, atopic dermatitis and red man syndrome". Itch. 2 (1): e5. doi:10.1097/itx.0000000000000005. PMC 5375112. PMID 28367504.
- ^ Sivagnanam S, Deleu D (April 2003). "Red man syndrome". Critical Care. 7 (2): 119–20. doi:10.1186/cc1871. PMC 270616. PMID 12720556.
- ^ James W, Berger T, Elston D (2005). Andrews' Diseases of the Skin: Clinical Dermatology (10th ed.). Saunders. pp. 120–1. ISBN 0-7216-2921-0.
- ^ Vancomycin, Bethesda (MD): National Institute of Diabetes and Digestive and Kidney Diseases, 2012, PMID 31644188, retrieved 25 February 2021
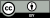 Creative Commons Attribution 4.0 International License로 이용할 수 있는 이 소스에서 텍스트를 복사했습니다.
Creative Commons Attribution 4.0 International License로 이용할 수 있는 이 소스에서 텍스트를 복사했습니다. - ^ Van Bambeke F (August 2006). "Glycopeptides and glycodepsipeptides in clinical development: a comparative review of their antibacterial spectrum, pharmacokinetics and clinical efficacy". Current Opinion in Investigational Drugs. 7 (8): 740–9. PMID 16955686.
- ^ Edlund C, Barkholt L, Olsson-Liljequist B, Nord CE (September 1997). "Effect of vancomycin on intestinal flora of patients who previously received antimicrobial therapy". Clinical Infectious Diseases. 25 (3): 729–32. doi:10.1086/513755. PMID 9314469.
- ^ Peláez T, Alcalá L, Alonso R, Rodríguez-Créixems M, García-Lechuz JM, Bouza E (June 2002). "Reassessment of Clostridium difficile susceptibility to metronidazole and vancomycin". Antimicrobial Agents and Chemotherapy. 46 (6): 1647–50. doi:10.1128/AAC.46.6.1647-1650.2002. PMC 127235. PMID 12019070.
- ^ Waterer G, Lord J, Hofmann T, Jouhikainen T (February 2020). "Phase I, Dose-Escalating Study of the Safety and Pharmacokinetics of Inhaled Dry-Powder Vancomycin (AeroVanc) in Volunteers and Patients with Cystic Fibrosis: a New Approach to Therapy for Methicillin-Resistant Staphylococcus aureus". Antimicrob Agents Chemother. 64 (3). doi:10.1128/AAC.01776-19. PMC 7038285. PMID 31964790.
- ^ Falagas ME, Trigkidis KK, Vardakas KZ (March 2015). "Inhaled antibiotics beyond aminoglycosides, polymyxins and aztreonam: A systematic review". Int J Antimicrob Agents. 45 (3): 221–33. doi:10.1016/j.ijantimicag.2014.10.008. PMID 25533880.
- ^ "Inhaled Vancomycin Monograph - Paediatric" (PDF). Perth Children’s Hospital (PCH).
- ^ Palmer LB, Smaldone GC (2017). "Eradication of MRSA ventilator-associated infection with inhaled vancomycin". Respiratory Infections. pp. OA4655. doi:10.1183/1393003.congress-2017.OA4655.
- ^ "Is there literature describing the efficacy or safety of inhaled vancomycin to treat MRSA ventilator-associated tracheobronchitis?".
- ^ Zarogoulidis P, Kioumis I, Lampaki S, Organtzis J, Porpodis K, Spyratos D, Pitsiou G, Petridis D, Pataka A, Huang H, Li Q, Yarmus L, Hohenforst-Schmidt W, Pezirkianidis N, Zarogoulidis K (2014). "Optimization of nebulized delivery of linezolid, daptomycin, and vancomycin aerosol". Drug Des Devel Ther. 8: 1065–72. doi:10.2147/DDDT.S66576. PMC 4136957. PMID 25143711.
- ^ Moellering RC (April 1994). "Monitoring serum vancomycin levels: climbing the mountain because it is there?". Clinical Infectious Diseases. 18 (4): 544–6. doi:10.1093/clinids/18.4.544. PMID 8038307.
- ^ Karam CM, McKinnon PS, Neuhauser MM, Rybak MJ (March 1999). "Outcome assessment of minimizing vancomycin monitoring and dosing adjustments". Pharmacotherapy. 19 (3): 257–66. doi:10.1592/phco.19.4.257.30933. PMID 10221365. S2CID 24947921.
- ^ Geraci JE (October 1977). "Vancomycin". Mayo Clinic Proceedings. 52 (10): 631–4. PMID 909314.
- ^ Rybak M, Lomaestro B, Rotschafer JC, Moellering R, Craig W, Billeter M, et al. (January 2009). "Therapeutic monitoring of vancomycin in adult patients: a consensus review of the American Society of Health-System Pharmacists, the Infectious Diseases Society of America, and the Society of Infectious Diseases Pharmacists". American Journal of Health-System Pharmacy. 66 (1): 82–98. doi:10.2146/ajhp080434. PMID 19106348. S2CID 11692065.
- ^ Thomson AH, Staatz CE, Tobin CM, Gall M, Lovering AM (May 2009). "Development and evaluation of vancomycin dosage guidelines designed to achieve new target concentrations". The Journal of Antimicrobial Chemotherapy. 63 (5): 1050–7. doi:10.1093/jac/dkp085. PMID 19299472.
- ^ Izumisawa T, Kaneko T, Soma M, Imai M, Wakui N, Hasegawa H, et al. (December 2019). "Augmented Renal Clearance of Vancomycin in Hematologic Malignancy Patients". Biological & Pharmaceutical Bulletin. 42 (12): 2089–2094. doi:10.1248/bpb.b19-00652. PMID 31534058.
- ^ Samel SA, Marahiel MA, Essen LO (May 2008). "How to tailor non-ribosomal peptide products--new clues about the structures and mechanisms of modifying enzymes". Molecular BioSystems. 4 (5): 387–93. doi:10.1039/b717538h. PMID 18414736.
- ^ Dewick PM (2002). Medicinal natural products: a biosynthetic approach. New York: Wiley. ISBN 978-0-471-49641-0.[페이지 필요]
- ^ a b c van Wageningen AM, Kirkpatrick PN, Williams DH, Harris BR, Kershaw JK, Lennard NJ, et al. (March 1998). "Sequencing and analysis of genes involved in the biosynthesis of a vancomycin group antibiotic". Chemistry & Biology. 5 (3): 155–62. doi:10.1016/S1074-5521(98)90060-6. PMID 9545426.
- ^ Schlumbohm W, Stein T, Ullrich C, Vater J, Krause M, Marahiel MA, et al. (December 1991). "An active serine is involved in covalent substrate amino acid binding at each reaction center of gramicidin S synthetase". The Journal of Biological Chemistry. 266 (34): 23135–41. doi:10.1016/S0021-9258(18)54473-2. PMID 1744112.
- ^ Stein T, Vater J, Kruft V, Otto A, Wittmann-Liebold B, Franke P, et al. (June 1996). "The multiple carrier model of nonribosomal peptide biosynthesis at modular multienzymatic templates". The Journal of Biological Chemistry. 271 (26): 15428–35. doi:10.1074/jbc.271.26.15428. PMID 8663196.
- ^ Kohli RM, Walsh CT, Burkart MD (August 2002). "Biomimetic synthesis and optimization of cyclic peptide antibiotics". Nature. 418 (6898): 658–61. Bibcode:2002Natur.418..658K. doi:10.1038/nature00907. PMID 12167866. S2CID 4380296.
- ^ Puk O, Bischoff D, Kittel C, Pelzer S, Weist S, Stegmann E, et al. (September 2004). "Biosynthesis of chloro-beta-hydroxytyrosine, a nonproteinogenic amino acid of the peptidic backbone of glycopeptide antibiotics". Journal of Bacteriology. 186 (18): 6093–100. doi:10.1128/JB.186.18.6093-6100.2004. PMC 515157. PMID 15342578.
- ^ Schmartz PC, Zerbe K, Abou-Hadeed K, Robinson JA (August 2014). "Bis-chlorination of a hexapeptide-PCP conjugate by the halogenase involved in vancomycin biosynthesis". Organic & Biomolecular Chemistry. 12 (30): 5574–7. doi:10.1039/C4OB00474D. PMID 24756572.
- ^ Haslinger K, Peschke M, Brieke C, Maximowitsch E, Cryle MJ (May 2015). "X-domain of peptide synthetases recruits oxygenases crucial for glycopeptide biosynthesis". Nature. 521 (7550): 105–9. Bibcode:2015Natur.521..105H. doi:10.1038/nature14141. PMID 25686610. S2CID 4466657.
- ^ Fu X, Albermann C, Jiang J, Liao J, Zhang C, Thorson JS (December 2003). "Antibiotic optimization via in vitro glycorandomization". Nature Biotechnology. 21 (12): 1467–9. doi:10.1038/nbt909. PMID 14608364. S2CID 2469387.
- ^ Fu X, Albermann C, Zhang C, Thorson JS (April 2005). "Diversifying vancomycin via chemoenzymatic strategies". Organic Letters. 7 (8): 1513–5. doi:10.1021/ol0501626. PMID 15816740.
- ^ Peltier-Pain P, Marchillo K, Zhou M, Andes DR, Thorson JS (October 2012). "Natural product disaccharide engineering through tandem glycosyltransferase catalysis reversibility and neoglycosylation". Organic Letters. 14 (19): 5086–9. doi:10.1021/ol3023374. PMC 3489467. PMID 22984807.
- ^ Evans DA, Wood MR, Trotter BW, Richardson TI, Barrow JC, Katz JL (October 1998). "Total Syntheses of Vancomycin and Eremomycin Aglycons". Angewandte Chemie. 37 (19): 2700–2704. doi:10.1002/(SICI)1521-3773(19981016)37:19<2700::AID-ANIE2700>3.0.CO;2-P. PMID 29711601.
- ^ Herzner H, Rück-Braun K (2008). "38. Crossing the Finishing Line: Total Syntheses of the Vancomycin Aglycon". In Schmalz HG (ed.). Organic Synthesis Highlights. Vol. IV. John Wiley & Sons. pp. 281–288. doi:10.1002/9783527619979.ch38. ISBN 9783527619979.
- ^ Nicolaou KC, Mitchell HJ, Jain NF, Winssinger N, Hughes R, Bando T (1999). "Total Synthesis of Vancomycin". Angew. Chem. Int. Ed. 38 (1–2): 240–244. doi:10.1002/(SICI)1521-3773(19990115)38:1/2<240::AID-ANIE240>3.0.CO;2-5.
- ^ Knox JR, Pratt RF (July 1990). "Different modes of vancomycin and D-alanyl-D-alanine peptidase binding to cell wall peptide and a possible role for the vancomycin resistance protein". Antimicrobial Agents and Chemotherapy. 34 (7): 1342–7. doi:10.1128/AAC.34.7.1342. PMC 175978. PMID 2386365.
- ^ Crew PE, McNamara L, Waldron PE, McCulley L, Jones SC, Bersoff-Matcha SJ (February 2019). "Unusual Neisseria species as a cause of infection in patients taking eculizumab". J Infect. 78 (2): 113–118. doi:10.1016/j.jinf.2018.10.015. PMC 7224403. PMID 30408494.
- ^ Mirrett S, Reller LB, Knapp JS (July 1981). "Neisseria gonorrhoeae strains inhibited by vancomycin in selective media and correlation with auxotype". J Clin Microbiol. 14 (1): 94–9. doi:10.1128/jcm.14.1.94-99.1981. PMC 271907. PMID 6790572.
- ^ "Clinical Pharmacology". Archived from the original on 27 August 2021. Retrieved 10 September 2011.
- ^ "vancomcin for plant cell culture" (PDF). Archived from the original (PDF) on 4 May 2012.
- ^ Pazuki A, Asghari J, Sohani MM, Pessarakli M, Aflaki F (2014). "Effects of Some Organic Nitrogen Sources and Antibiotics on Callus Growth of Indica Rice Cultivars". Journal of Plant Nutrition. 38 (8): 1231–1240. doi:10.1080/01904167.2014.983118. S2CID 84495391.
- ^ a b Swenson JM, Facklam RR, Thornsberry C (April 1990). "Antimicrobial susceptibility of vancomycin-resistant Leuconostoc, Pediococcus, and Lactobacillus species". Antimicrobial Agents and Chemotherapy. 34 (4): 543–9. doi:10.1128/AAC.34.4.543. PMC 171641. PMID 2344161.
- ^ Hamilton-Miller JM, Shah S (February 1998). "Vancomycin susceptibility as an aid to the identification of lactobacilli". Letters in Applied Microbiology. 26 (2): 153–4. doi:10.1046/j.1472-765X.1998.00297.x. PMID 9569701. S2CID 221924592.
- ^ Romney M, Cheung S, Montessori V (July 2001). "Erysipelothrix rhusiopathiae endocarditis and presumed osteomyelitis". The Canadian Journal of Infectious Diseases. 12 (4): 254–6. doi:10.1155/2001/912086. PMC 2094827. PMID 18159347.
- ^ David V, Bozdogan B, Mainardi JL, Legrand R, Gutmann L, Leclercq R (June 2004). "Mechanism of intrinsic resistance to vancomycin in Clostridium innocuum NCIB 10674". Journal of Bacteriology. 186 (11): 3415–22. doi:10.1128/JB.186.11.3415-3422.2004. PMC 415764. PMID 15150227.
- ^ Kumar A, Augustine D, Sudhindran S, Kurian AM, Dinesh KR, Karim S, Philip R (October 2011). "Weissella confusa: a rare cause of vancomycin-resistant Gram-positive bacteraemia". Journal of Medical Microbiology. 60 (Pt 10): 1539–1541. doi:10.1099/jmm.0.027169-0. PMID 21596906.
- ^ Quintiliani Jr R, Courvalin P (1995). "Mechanisms of Resistance to Antimicrobial Agents". In Murray PR, Baron EJ, Pfaller MA, Tenover FC, Yolken RH (eds.). Manual of Clinical Microbiology (6th ed.). Washington DC: ASM Press. pp. 1319. ISBN 978-1-55581-086-3.
- ^ Geraci JE, Wilson WR (1981). "Vancomycin therapy for infective endocarditis". Reviews of Infectious Diseases. 3 (suppl): S250-8. doi:10.1093/clinids/3.Supplement_2.S250. PMID 7342289.
- ^ Murray BE (March 2000). "Vancomycin-resistant enterococcal infections". The New England Journal of Medicine. 342 (10): 710–21. doi:10.1056/NEJM200003093421007. PMID 10706902.
The first reports of vancomycin-resistant enterococci (later classified as VanA type of resistance) involved strains of E. faecium that were resistant to vancomycin and teicoplanin (another glycopeptide) and that were isolated from patients in France and England in 1986. Vancomycin-resistant E. faecalis, subsequently classified as VanB type, was recovered from patients in Missouri in 1987.
- ^ Smith TL, Pearson ML, Wilcox KR, Cruz C, Lancaster MV, Robinson-Dunn B, et al. (February 1999). "Emergence of vancomycin resistance in Staphylococcus aureus. Glycopeptide-Intermediate Staphylococcus aureus Working Group". The New England Journal of Medicine. 340 (7): 493–501. doi:10.1056/NEJM199902183400701. PMID 10021469.
- ^ McDonald LC, Killgore GE, Thompson A, Owens RC, Kazakova SV, Sambol SP, et al. (December 2005). "An epidemic, toxin gene-variant strain of Clostridium difficile". The New England Journal of Medicine. 353 (23): 2433–41. doi:10.1056/NEJMoa051590. PMID 16322603. S2CID 43628397.
- ^ Acar J, Casewell M, Freeman J, Friis C, Goossens H (September 2000). "Avoparcin and virginiamycin as animal growth promoters: a plea for science in decision-making". Clinical Microbiology and Infection. 6 (9): 477–82. doi:10.1046/j.1469-0691.2000.00128.x. PMID 11168181.
- ^ Bager F, Madsen M, Christensen J, Aarestrup FM (July 1997). "Avoparcin used as a growth promoter is associated with the occurrence of vancomycin-resistant Enterococcus faecium on Danish poultry and pig farms". Preventive Veterinary Medicine. 31 (1–2): 95–112. doi:10.1016/S0167-5877(96)01119-1. PMID 9234429. S2CID 4958557.
- ^ Collignon PJ (August 1999). "Vancomycin-resistant enterococci and use of avoparcin in animal feed: is there a link?". The Medical Journal of Australia. 171 (3): 144–6. doi:10.5694/j.1326-5377.1999.tb123568.x. PMID 10474607. S2CID 24378463.
- ^ Lauderdale TL, Shiau YR, Wang HY, Lai JF, Huang IW, Chen PC, et al. (March 2007). "Effect of banning vancomycin analogue avoparcin on vancomycin-resistant enterococci in chicken farms in Taiwan" (PDF). Environmental Microbiology. 9 (3): 819–23. doi:10.1111/j.1462-2920.2006.01189.x. PMID 17298380.
- ^ Pootoolal J, Neu J, Wright GD (2002). "Glycopeptide antibiotic resistance". Annual Review of Pharmacology and Toxicology. 42: 381–408. doi:10.1146/annurev.pharmtox.42.091601.142813. PMID 11807177.
- ^ Xie J, Pierce JG, James RC, Okano A, Boger DL (September 2011). "A redesigned vancomycin engineered for dual D-Ala-D-ala And D-Ala-D-Lac binding exhibits potent antimicrobial activity against vancomycin-resistant bacteria". Journal of the American Chemical Society. 133 (35): 13946–9. doi:10.1021/ja207142h. PMC 3164945. PMID 21823662.
- ^ Okano A, Isley NA, Boger DL (June 2017). "4]vancomycin with added synergistic mechanisms of action provide durable and potent antibiotics". Proceedings of the National Academy of Sciences of the United States of America. 114 (26): E5052–E5061. doi:10.1073/pnas.1704125114. PMC 5495262. PMID 28559345.
- ^ Umstätter F, Domhan C, Hertlein T, Ohlsen K, Mühlberg E, Kleist C, et al. (June 2020). "Vancomycin Resistance Is Overcome by Conjugation of Polycationic Peptides". Angewandte Chemie. 59 (23): 8823–8827. doi:10.1002/anie.202002727. PMC 7323874. PMID 32190958.
- ^ EP 3846854A2, Mier W, Umstättter F, Uhl P, Domhan C, "개선된 폴리펩티드 결합 항생제"
- ^ Shnayerson M, Plotkin M (2003). The Killers Within: The Deadly Rise of Drug-Resistant Bacteria. Back Bay Books. ISBN 978-0-316-73566-7.
- ^ Griffith RS (1981). "Introduction to vancomycin". Reviews of Infectious Diseases. 3 (suppl): S200-4. doi:10.1093/clinids/3.Supplement_2.S200. PMID 7043707.
- ^ Orange Book: Wayback Machine에서 2016-08-17에 보관된 치료적 동등성 평가가 포함된 승인된 의약품
외부 링크
- "Vancomycin". Drug Information Portal. U.S. National Library of Medicine.
- "Vancomycin hydrochloride". Drug Information Portal. U.S. National Library of Medicine.